Спосіб лікування метастазів головного мозку
Формула / Реферат
1. Спосіб лікування метастазів головного мозку, що включає проведення пацієнту однофракційної стереотаксичної радіохірургії, який відрізняється тим, що за 3…7 годин до проведення зазначеної однофракційної стереотаксичної радіохірургії пацієнту вводять метронідазол у дозі 1,8…4,0 г.
2. Спосіб за п. 1, який відрізняється тим, що проведення однофракційної стереотаксичної радіохірургії здійснюють на резонансному лінійному прискорювачі LINAC.
Текст
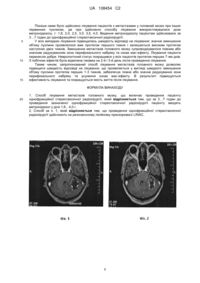
Реферат: UA 108454 C2 (12) UA 108454 C2 Винахід належить до галузі медицини і стосується способу лікування метастазів головного мозку. Спосіб передбачає введення пацієнту метронідазолу у дозі 1,8…4,0 г за 3…7 годин перед проведенням пацієнту однофракційної стереотаксичної радіохірургії. UA 108454 C2 5 10 15 20 25 30 35 40 45 50 55 60 Винахід належить до медицини, а саме променевої терапії, і може бути використаний при лікуванні метастазів головного мозку. З рівня техніки відомі дослідження щодо впливу променевої терапії з використанням лінійних прискорювачів на пухлини (E.J. Hall. The oxygen effect and reoxygenation. In: Hall E.J. th (Ed.) Radiobiology for the Radiologist. 5 edition JB Lippincott Company; Philadelphia, PA: 2000, pp. 91-111 [1]). В зазначеній роботі показано, що за відсутності кисню у пухлинних тканинах, ефект впливу рентгенівських променів і електронів знижується до однієї третини від стандартної ефективності. Так, терапевтичний ефект є більшим при лікуванні відносно великих (більше декількох сантиметрів у діаметрі) пухлин і проявляється у зменшенні їх розміру до однієї третини, чим при лікуванні невеликих пухлин. Це пояснюється наявністю у пухлинах більшого розміру багаточисельних гіпоксичних пухлинних клітин та великої кількості антиокиснювальних ферментів, включаючи пероксидазу і каталазу, а також тим, що процес відбувається внаслідок опосередкованого впливу рентгенівського випромінювання і/або електронів на гідроксильні радикали у цитоплазмі та у внутрішньоклітинних молекулах води. У зв'язку з цим, при проведенні радіотерапії застосовують речовини, що мають селективну активність відносно анаеробної пухлинної тканини, так звані радіосенсибілізатори. До числа радіосенсибілізаторів належить метронідазол, який в результаті ферментативного розщеплювання у анаеробних пухлинних клітинах генерує активні форми кисню (Harrison L.B., Chadha M., Hill R.J., Нu K., Shasha D. Impact of tumor hypoxia and anemia on radiation therapy outcomes. Oncologist, 2002, 7 (6), pp. 492-508 [2]). Метастази або пухлини метастатичного походження належать до пухлин вторинного походження. Метастази головного мозку є частим ускладненням у хворих злоякісними пухлинами і однією з головних причин смертності таких хворих. Так, недрібноклітинний рак легенів є провідною причиною смертності від раку і найбільш поширеним джерелом метастазів у головний мозок. Підраховано, що від 30 до 50 % хворих на рак легенів піддаються метастазуванню у головний мозок протягом хвороби (Y. Mariya, G. Sekizawa, Y. Matsuoka et.al. Outcome of stereotactic radiosurgery for patients with non-small cell lung cancer metastatic to the brain. J Radiat Res (Tokyo), 51 (2010), pp. 333-342 [3]). Пацієнти з метастазами у головний мозок недрібноклітинного раку легенів без лікування мають медіану виживаності 4 тижні і вмирають внаслідок саме інтракраніального прогресування процесу, а не в результаті розвитку первинної пухлини (Andrews D.W. Whole brain radiation therapy with or without stereotactic radiosurgery boost for patients with one to three brain metastases: phase III results of the RTOG 9508 randomised trial. Lancet /Andrews D.W., Scott С.В., Sperduto P.W. [et al.] // 2004, 363:1665-1672 [4]). Лікування метастазів головного мозку є складним і залежить від багатьох факторів, в тому числі: віку пацієнта, статусу Карновскі, числа метастазів і контролю росту первинної пухлини. Відомий ряд публікацій, що присвячені радіотерапії при лікуванні метастазів головного мозку з використанням метронідазолу: Acharya DK. Role of metronidazole in radiation therapy (a review of 717 cancer cases). Indian J Med Sci 1994 May; 48(5): 111-116 [5], Aiken R., Leavengood JM, Kim JH et al. Metronidazole in the treatment of metastatic brain tumors. Results of a controlled clinical trial. J. Neurooncol. 1984: 2(2): 105-11 [6], Eyre H.J., Ohlsen J.D., Frank J. et al.: Randomized trial of radiotherapy versus radiotherapy plus metronidazole for the treatment of metastatic cancer to brain. Journal of Neuro-oncology. 1984, 2, pp. 325-330 [7], Gustavo A.V., Gustavo B.M., Ellen C.F., et al.: Whole brain radiotherapy with radiosensitizer for brain metastases. Journal of Experimental & Clinical Cancer Research, 2009, 28: 1 [8]. Так, були проведені дослідження щодо радіотерапевтичного лікування у поєднанні з метронідазолом 717 хворих з різними онкологічними захворюваннями [5]. Метронідазол вводили пацієнту у дозі 2 г за 4 години до проведення сеансу радіотерапії протягом 5 днів, в загальній кількості 6-7 тижнів. За результатами зазначених досліджень була відмічена позитивна відповідь пухлин на радіотерапію з метронідазолом, проте час відповіді залишився тривалим, що для багатьох пацієнтів є фатальним. У дослідженні щодо лікування метастазів головного мозку шляхом радіотерапії у поєднанні з метронідазолом при тотальному опромінюванні головного мозку [6], показано, що поєднання тотального опромінювання головного мозку з прийманням метронідазолу не вплинуло ні на медіану виживаності, ні на локальний і дистанційний контроль росту пухлини. Однак, поєднання радіотерапії з метронідазолом при тотальному опромінюванні головного мозку викликало ряд побічних явищ, в тому числі нудоту і блювання, в результаті чого 10 % пацієнтів відмовилися від приймання метронідазолу. 1 UA 108454 C2 5 10 15 20 25 30 35 40 45 50 55 До аналогічних висновків дійшли і у результаті проведення рандомізованого дослідження, представленого у відомому джерелі [7]. Вивчалися результати лікування метастазів головного мозку на двох групах пацієнтів: до однієї групи пацієнтів застосовувалося тільки тотальне опромінювання головного мозку шляхом проведення радіотерапії, в іншій - тотальне опромінювання головного мозку шляхом проведення радіотерапії у поєднанні з метронідазолом. При цьому, середній показник виживаності першої групи становив 14 тижнів, другої групи тільки 12 тижнів. У більш пізньому дослідженні впливу радіосенсибілізаторів при лікуванні хворих з метастазами головного мозку [8], в якому вивчали велику кількість пацієнтів (2013 хворих з метастазами головного мозку), враховували показники середньої виживаності, локального і дистанційного контролю показників росту пухлин при тотальному опромінюванні головного мозку шляхом проведення радіотерапії і тотальному опромінюванні головного мозку шляхом проведення радіотерапії у поєднанні з радіосенсибілізаторами, в тому числі і метронідазолу. В результаті цього дослідження відмічено, що не виявлені достовірні відмінності у групі з використанням радіосенсибілізаторів за винятком мотексафіну. Подальші дослідження щодо тотального опромінювання головного мозку шляхом проведення радіотерапії у поєднанні з метронідазолом були визнані недоцільними ([8], Meyers C.A., Smith J.A., Bezjak A., et al. Neurocognitive function and progression in patients with brain metastases treated with whole-brain radiation and motexafin gadolinium: Stereotactic Radiosurgery for Multiple Brain Metastases. Journal of Radiosurgery and SBRT, Vol. 1, 2011 [9]). Найбільш близьким є спосіб лікування метастазів головного мозку, що включає проведення пацієнту однофракційної стереотаксичної радіохірургії, що здійснюють після проведення тотального опромінювання головного мозку (Aoyama H., Shirato H., Tago M., et al. Stereotactic radiosurgery plus whole-brain radiation therapy vs stereotactic radiosurgery alone for treatment of brain metastases: a randomized controlled trial. JAMA 295: 2483-2491, 2006 [10]). Недоліком відомого способу є недостатньо швидка відповідь на лікування, в результаті чого зменшення об'єму пухлин починається не раніше, як через 4-6 тижнів після проведення радіохірургії. Присутність в цей період значної зони перифокального набряку та ознак масефекту становлять реальну загрозу життю хворого, що знижує показник виживаності. Крім того, таке лікування несприятливо впливає на нейрокогнітивні функції, які корелюють зі зниженням якості життя (Аоуаmа Н., Таgо М., Kato N., et al. Neurocognitive function of patients with brain metastases who received either whole brain radiotherapy plus stereotactic radiosurgery or radiosurgery alone. Int J Radiat Oncol Biol Phys 68: 1388-1395, 2007 [11]). Задачею винаходу є удосконалення способу лікування метастазів головного мозку, в якому за рахунок запропонованих дій і використаних засобів підвищується швидкість відповіді на лікування, що проявляється у вигляді швидкого зменшення об'єму пухлини протягом перших 1-3 тижнів, що супроводжується повним або значним редукуванням зони перифокального набряку та ознак мас-ефекту, що усуває загрозу життю пацієнта. В результаті підвищується ефективність лікування та підвищується показник виживаності, покращується якість життя після лікування. Поставлена задача вирішується запропонованим способом лікування метастазів головного мозку, що включає проведення пацієнту однофракційної стереотаксичної радіохірургії, в якому за 3…7 годин до проведення зазначеної однофракційної стереотаксичної радіохірургії пацієнту вводять метронідазол у дозі 1,8…4,0 г. Проведення однофракційної стереотаксичної радіохірургії краще здійснювати на резонансному лінійному прискорювачі LINAC. Нами несподівано було встановлено, що проведення пацієнту однофракційної стереотаксичної радіохірургії з попереднім введенням пацієнту метронідазолу, призводить до швидкого зменшення об'єму пухлини уже у перші 1-3 тижні, що супроводжується частковим або повним редукуванням зони набряку і ознак мас-ефектів. В результаті підвищується ефективність лікування та показник виживаності. Спосіб здійснюється таким чином. Залежно від об'єму метастазів (розміру, кількості) головного мозку пацієнта, його маси тіла, віку та стану пацієнта у цілому, вибирається доза метронідазолу та доза однофракційної стереотаксичної радіохірургії. Для вибору дози однофракційної стереотаксичної радіохірургії нами враховуються дані, що зазначені у джерелах: - Molenaar R. et al. Relationship between volume, dose and local control in stereotactic radiosurgery of brain metastasis. Br J Neurosurg, 23(2009), pp.170-178 [12], 2 UA 108454 C2 5 10 15 20 25 30 35 - Shaw E. Single dose radiosurgical treatment of recurrent previously irradiated primary brain tumors and brain metastases: final report of RTOG protocol 90-05/ Shaw E, Scott C, Souhami L [et al.] // Int J Radiat Oncol Biol Phys 2000, 47:291-298 [13], - Sahgal A, Barani IJ, Novotny J Jr, et al. Prescription dose guidelines based on physical criterion for multiple metastatic brain tumors treated with stereotactic radiosurgery. Int J Radiat Oncol Biol Phys 78: 605-608, 2010 [14]. За 3…7 годин до проведення зазначеної однофракційної стереотаксичної радіохірургії пацієнту вводять метронідазол у дозі 1,8…4,0 г. Проведення однофракційної стереотаксичної радіохірургії може бути здійснене на резонансному лінійному прискорювачі LINAC. Винахід пояснюється ілюстраціями, на яких зображено: Фіг. 1 - фото МРТ головного мозку пацієнта А до лікування; Фіг. 2 - фото МРТ головного мозку пацієнта А через 7 днів після лікування; Фіг. 3 - фото МРТ головного мозку пацієнта А через 14 днів після лікування; Фіг. 4 - фото МРТ головного мозку пацієнта А через 21 днів після лікування; Фіг. 5 - фото МРТ головного мозку пацієнта В до лікування; Фіг. 6 - фото МРТ головного мозку пацієнта В через 8 днів після лікування; Фіг. 7 - фото МРТ головного мозку пацієнта С до лікування, Фіг. 8 - фото МРТ головного мозку пацієнта С через 7 днів після лікування; Фіг. 9 - фото МРТ головного мозку пацієнта D до лікування; Фіг. 10 - фото МРТ головного мозку пацієнта D через 7 днів після лікування; Фіг. 11 - фото МРТ головного мозку пацієнтки Е до лікування; Фіг. 12 - фото МРТ головного мозку пацієнтки Е через 7 днів після лікування; Фіг. 13 - фото МРТ головного мозку пацієнтки Е через 14 днів після лікування; Фіг. 14 - фото МРТ головного мозку пацієнтки Е через 21 день після лікування; Фіг. 15 - фото МРТ головного мозку (супратенторіальний метастаз) пацієнтки Е до лікування; Фіг. 16 - фото МРТ головного мозку (супратенторіальний метастаз) пацієнтки Е через 7 днів після лікування; Фіг. 17 - фото МРТ головного мозку (супратенторіальний метастаз) пацієнтки Е через 14 днів після лікування; Фіг. 18 - фото МРТ головного мозку (супратенторіальний метастаз) пацієнтки Е через 21 день після лікування; Фіг. 19 - фото МРТ головного мозку пацієнтки F до лікування; Фіг. 20 - фото МРТ головного мозку пацієнтки F через 10 днів після лікування. Нижче наведені приклади, що демонструють, але не обмежують винахід. Запропонований спосіб був застосований до групи з 6-ти пацієнтів: Пацієнт А, Пацієнт В, Пацієнт С, Пацієнт D, Пацієнтка Е, Пацієнтка F, відомості про захворювання яких наведені у Таблиці 1. Таблиця 1 Відомості про пацієнтів Пацієнт Пацієнт А Пацієнт В Пацієнт С Пацієнт D Пацієнтка Е Пацієнтка F Діагноз Чоловік, 52 роки. Солітарний метастаз недрібноклітинного раку легень у ліву 3 гемісферу мозочка головного мозку. Об'єм метастазу - 26,200 см . Чоловік, 53 роки. Солітарний метастаз недрібноклітинного раку легень у ліву задню скронево-потиличну область головного мозку. 3 Об'єм метастазу - 8,00 см . Чоловік, 55 роки. Множинні метастази недрібноклітинного раку легень у головний мозок. Кількість метастазів - 8, Об'єм метастазу у лівій тім'яній 3 частці - 12,935 см . Чоловік, 35 років. Солітарний метастаз меланоми у головний мозок. Об'єм 3 метастазу -16,00 см . Жінка, 40 років. Множинні метастази і супратенторіальний метастаз раку молочної залози у головний мозок (за численністю - 3). Жінка, 50 років. Множинні метастази недрібноклітинного раку легень у головний мозок (за численністю - 6). Раніше пройшла 6 курсів хіміотерапії і лікувальної терапії. 40 3 UA 108454 C2 5 10 Здійснення способу лікування метастазів головного мозку проводили на базі ДУ "Інститут нейрохірургії ім. акад. А.П. Ромоданова НАМН України" з використанням резонансного лінійного прискорювача LINAC. Планування здійснювалося на робочій станції "іРlаn" з використанням МРТ і МСКТ даних з застосуванням методики IMRT+Dyn Arc. Пацієнтам проводилася фіксація стереотаксичною рамкою або накладення термопластичної маски "BrainLAB", а також здійснювалася топометрична МСКТ підготовка з використанням локалайзера "BrainLAB". Лікування метастазів головного мозку проводили шляхом проведення пацієнту однофракційної стереотаксичної радіохірургії, за 3…7 годин до якої вводили метронідазол: пацієнти приймали перорально метронідазол у вигляді капсул. Умови проведеного лікування пацієнтів наведені у Таблиці 2. Результати лікування хворих за станом головного мозку відносно метастазів показані на ілюстраціях фігури 1-20 (фото МРТ) та наведені у Таблицях (3-5). Таблиця 2 Умови проведення лікування Пацієнт Пацієнт А Пацієнт В Пацієнт С Пацієнт D Пацієнтка Е Пацієнтка F Лікування Доза Час між прийомом метронідазолу, метронідазолу і радіохірургією, г год. 2,0 4,0 2,0 4,0 2,0 4,0 2,0 4,0 2,0 4,0 2,0 4,0 Радіохірургія 3 Об'єм 26 см доза 12 Гр 3 Об'єм 8 см доза 15 Гр 3 Об'єм 13 см доза 14 Гр 3 Об'єм 16 см доза 15 Гр 3 Об'єм 16 см доза 15 Гр 3 Об'єм 0,5 см доза 18 Гр Таблиця 3 Змінений МРТ даних пацієнтів через 7 днів після лікування Пацієнт Пацієнт А Пацієнт В Пацієнт С Пацієнт D Пацієнт Е Об'єм Зменшення метастазів Зменшення об'єму після об'єму метастазів лікування метастазів, лікування, у (через 7 дн.), у% 3 см 3 см 19,12 7,08 27 5,0 3,0 37,5 10,348 2,587 20 12,0 4,0 25 8 8 50 Редукування ознак масефекту (макс. +++) +++ ++ +++ ++ +++ Зменшення Зменшення накопичення зони набряку контрасту (макс. +++) (макс. +++) ++ ++ ++ + +++ ++ +++ ++ +++ +++ 15 У Пацієнтки F з 6-ма метастазами недрібноклітинного раку легень у головний мозок через 10 днів після проведення лікування зафіксовано зменшення розмірів всіх метастазів у середньому на 46,1 % (Таблиця 4), в тому числі деяких з них більш ніж на 50 % (Фіг. 20). 4 UA 108454 C2 Таблиця 4 Змінення МРТ даних за 6-ма метастазами Пацієнтки F (через 10 днів після лікування) 0,043 3,588 0,999 0,250 11,389 0,925 0,017 2,305 0,505 0,117 8,781 0,407 60 36 49 53 23 56 96 44 100 86 70 100 Редукування ознак масефекту (макс. +++) ++ + +++ ++ ++ +++ 2,865 2,022 46,1 82,6 ++ Об'єм після Зменшення Об'єм до Зменшення Метастаз лікування, зони набряку, 3 лікування, см об'єму, % 3 см % Т1 Т2 ТЗ Т4 Т5 Т6 Середнє значення Зменшення накопичення контрасту (макс. +++) ++ ++ +++ ++ + +++ ++ Таблиця 5 Змінення MPT даних пацієнтів через 21 день після лікування Об'єм метастазів Пацієнт до лікування, 3 см Пацієнт А 26,200 Пацієнт В 8,00 Пацієнт С 12,935 Пацієнт D 16,00 Пацієнтка Е 5 Пацієнтка F 18 5 10 15 20 25 Об'єм метастаз після лікування, 3 см 12 5 4 8 3,5 9 Зменшення об'єму метастазів, у% Редукування ознак масефекту (макс. +++) 53,85 50 66 75 50,7 50 +++ +++ +++ +++ +++ +++ Зменшення Зменшення накопичення зони набряку контрасту (макс. +++) (макс. +++) ++ ++ +++ +++ +++ ++ ++ ++ +++ +++ +++ ++ Як видно на Фіг. 2 та з Таблиці 3, в результаті проведеного лікування у Пацієнта А з солітарним метастазом уже через 7 днів виявилося швидке зменшення об'єму пухлини. Подальше спостереження (Фіг. 3 та Фіг. 4) показало зменшення метастазу: через 14 днів, - ще 3 3 на 3 см , тобто за 14 днів на 10 см . Причому, структура і навіть форма метастазів практично не змінювалася, а показники коефіцієнта дифузії зменшились з 1,2 до 1,0, певно, внаслідок ущільнення пухлинних кліток. Зменшення об'єму пухлини відбулась за рахунок некротичної зони у її центрі. Ефект, що спостерігався у даному випадку, найкраще відображається терміном "стиснення пухлини". Значне зменшення об'єму пухлини і редукування зони набряку усунули ознаки мас-ефекту, що могли привести до розвитку оклюзійної гідроцефалії і представляли загрозу для життя пацієнта. Спостереження за Пацієнтом В після лікування показали, що розміри метастазів при недрібноклітинному раку легень зменшуються за рахунок солідного компонента пухлини (Фіг. 56, Таблиця 3). Зменшення пухлини більш ніж на 37 % за 7 днів пройшло за рахунок периферичної солідної частини пухлини, інтенсивність контрастування якої зменшилася, практично, у два рази. Увага зверталась також і на перифокальну зону набряку. У Пацієнта В спостерігалось значне редукування зони набряку і усунення ознак мас-ефекту. Зменшення метастазів головного мозку, що супроводжувалося повним або значним редукуванням зони перифокального набряку та ознак мас-ефекту у пацієнтів: Пацієнт С, Пацієнт D, Пацієнт Е, Пацієнт F, - видно з фото МРТ, показаних на фігурах 7-20. Як видно з наведених прикладів, швидка відповідь на однофракційну стереотаксичну радіохірургію у комбінації з метронідазолом при метастазах у головний мозок та підвищення ефективності лікування характерна для всіх онкологічних захворювань: недрібноклітинного раку легень, раку молочної залози, меланоми. За цими пацієнтами продовжується спостереження з метою локального і дистанційного контролю росту пухлини і наступним визначенням медіани виживаності. 5 UA 108454 C2 5 10 15 Пізніше нами було здійснено лікування пацієнтів з метастазами у головний мозок при інших первинних пухлинах, де при здійсненні способу лікування використовувалися дози метронідазолу, г: 1,8, 2,0, 2,5, 3,0, 3,5, 4,0. Ведення метронідазолу пацієнтам здійснювали за 3…7 годин до однофракційної стереотаксичної радіохірургії. У всіх випадках лікування підвищилась швидкість відповіді на лікування: значне зменшення об'єму пухлини проявлялося вже протягом першого тижня і залишається високим протягом наступних двох тижнів. Зменшення метастазів головного мозку супроводжувалося повним або значним редукуванням зони перифокального набряку та ознак мас-ефекту. Лікування пацієнти перенесли добре. Неврологічний статус покращився у всіх пацієнтів протягом перших 7-ми днів. З побічних ефектів була відмічена гикавка на 2-йі 3-й день після проведення лікування. Таким чином, запропонований спосіб лікування метастазів головного мозку дозволяє підвищити швидкість відповіді на лікування, що проявляється у вигляді швидкого зменшення об'єму пухлини протягом перших 1-3 тижнів, забезпечує повне або значне редукування зони перифокального набряку та усунення ознак мас-ефекту. В результаті підвищується ефективність лікування та покращується якість життя після лікування. ФОРМУЛА ВИНАХОДУ 20 1. Спосіб лікування метастазів головного мозку, що включає проведення пацієнту однофракційної стереотаксичної радіохірургії, який відрізняється тим, що за 3…7 годин до проведення зазначеної однофракційної стереотаксичної радіохірургії пацієнту вводять метронідазол у дозі 1,8…4,0 г. 2. Спосіб за п. 1, який відрізняється тим, що проведення однофракційної стереотаксичної радіохірургії здійснюють на резонансному лінійному прискорювачі LINAC. 6 UA 108454 C2 7 UA 108454 C2 8 UA 108454 C2 Комп’ютерна верстка Л. Литвиненко Державна служба інтелектуальної власності України, вул. Василя Липківського, 45, м. Київ, МСП, 03680, Україна ДП “Український інститут промислової власності”, вул. Глазунова, 1, м. Київ – 42, 01601 9
ДивитисяДодаткова інформація
Автори англійськоюHryasov Andriy Borisovich
Автори російськоюГрязов Андрей Борисович
МПК / Мітки
МПК: A61N 5/10, A61P 35/04, A61K 31/4164
Мітки: головного, лікування, мозку, метастазів, спосіб
Код посилання
<a href="https://ua.patents.su/11-108454-sposib-likuvannya-metastaziv-golovnogo-mozku.html" target="_blank" rel="follow" title="База патентів України">Спосіб лікування метастазів головного мозку</a>
Попередній патент: Спосіб класифікації важкогрохотимої мінеральної сировини
Наступний патент: Спосіб розробки морських газогідратних покладів
Випадковий патент: Спосіб переробки свинцевих акумуляторів