Спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей
Номер патенту: 71702
Опубліковано: 25.07.2012
Автори: Мельник Катерина Олександрівна, Речкіна Олена Олександрівна, Ярощук Лариса Борисівна, Костроміна Вікторія Павлівна, Дорошенкова Анна Сергіївна, Зубрійчук Оксана Миколаївна, Матвієнко Юлія Олександрівна, Стриж Віра Олександрівна
Формула / Реферат
Спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей шляхом визначення "формули обструкції": початок, тривалість і повторюваність епізодів бронхообструктивного синдрому як при наявності гострої респіраторної вірусної інфекції, так і без неї, та врахування відносних критеріїв бронхіальної астми: спадкова схильність до алергії, атопічний статус, наявність факторів анте- та післянатальної сенсибілізації, який відрізняється тим, що додатково у сироватці крові визначають рівні цитокінів Т-хелперів 1-го та 2-го типів - інтерлейкіну-2 та інтерлейкіну-4, обчислюють індекс співвідношення останніх за формулою:
![]() ,
,
де ![]() - цитокіновий індекс для інтерлейкінів IL-4 та IL-2;
- цитокіновий індекс для інтерлейкінів IL-4 та IL-2;
![]() та
та ![]() - значення інтерлейкінів IL-4 та IL-2 у хворих дітей;
- значення інтерлейкінів IL-4 та IL-2 у хворих дітей;
![]() та
та ![]() - нормальні значення інтерлейкінів IL-4 та IL-2 у здорових дітей відповідно, і при значенні
- нормальні значення інтерлейкінів IL-4 та IL-2 у здорових дітей відповідно, і при значенні ![]() діагностують бронхіальну астму, а при значенні
діагностують бронхіальну астму, а при значенні ![]() - обструктивний бронхіт.
- обструктивний бронхіт.
Текст
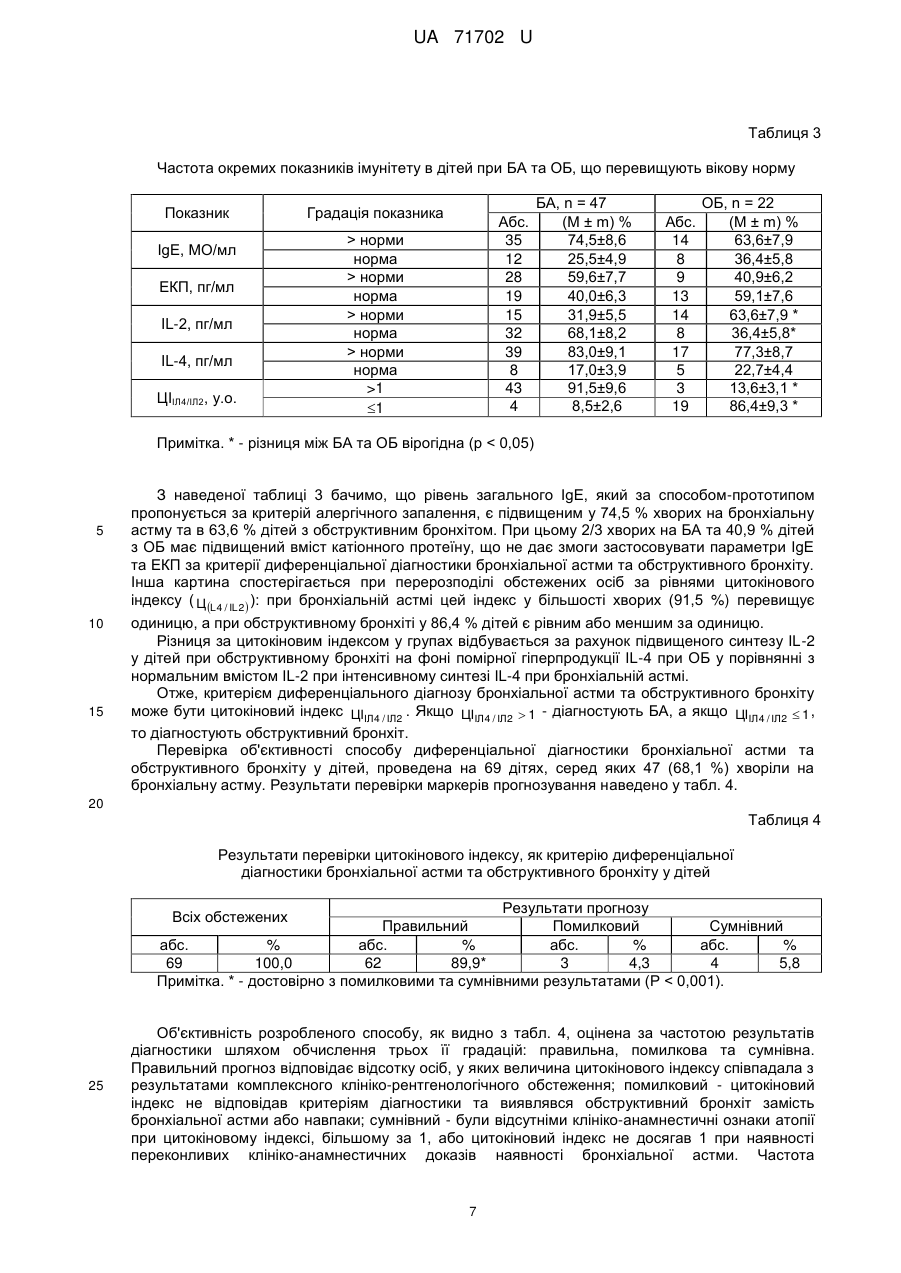
Реферат: Спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей шляхом визначення "формули обструкції": початок, тривалість і повторюваність епізодів бронхообструктивного синдрому як при наявності гострої респіраторної вірусної інфекції, так і без неї, та врахування відносних критеріїв бронхіальної астми: спадкова схильність до алергії, атопічний статус, наявність факторів анте- та післянатальної сенсибілізації. Додатково у сироватці крові визначають рівні цитокінів Т-хелперів 1-го та 2-го типів - інтерлейкіну-2 та інтерлейкіну-4. UA 71702 U (12) UA 71702 U UA 71702 U 5 10 15 20 25 30 35 40 45 50 55 60 Корисна модель належить до галузі медицини, а саме пульмонології та імунології і може бути застосована для диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей. Актуальність розробленого способу визначається щорічним зростанням превалентності бронхіальної астми серед дітей (від 2 до 15 % у різних країнах), особливо раннього віку, частоти її тяжких клінічних форм, збільшенням інцидентності летальних випадків під час астматичного нападу (див. Omalizumab reduces frequency of asthma exacerbations in children / J. Pediatr. - 2011. - № 159. - P. 512-513; Беш Л.В., Бронхіальна астма у дітей раннього віку: особливості діагностики й лікування [Текст] / Л.В. Беш // Здоров’я України. - 2011. - № 2 (14). - С. 45-46). Бронхіальна астма (БА) в 50-80 % дітей формується в ранньому віці, а її дебют виникає в 40 % малюків у перші три роки життя (див. Возможности противорецидивной терапии при бронхиальной астме у детей раннего возраста / Н.А. Геппе и соавт. // Аллергология. - 1999. - № 3. - С. 7-11; Анти-lgЕ-терапия тяжелой бронхиальной астмы у детей: двухлетний опыт [Текст] / Т.В. Куличенко [и др.] // Педиатрическая фармакология: научно-практический журнал Союза педиатров России. - 2010. - Том 7, № 3. - С. 57-65.). Проте рання діагностика захворювання не перевищує 9,5 %, що є вкрай незадовільним (Ласиця О. Л., Бронхіальна астма у дітей: проблеми і перспективи діагностики і лікування [Текст] / Ласиця О.Л., Охотнікова О.М. // Нова медицина. - 2003. - №1(6). - С. 44-49). Диференціальна діагностика БА та обструктивного бронхіту (ОБ) починається з диференціальної діагностики бронхообструктивного синдрому (БОС). У дітей, особливо перших років життя, в 30-50 % випадків перебіг бронхіальної астми маскується під гострий обструктивний бронхіт, часто на фоні гострих респіраторних вірусних інфекцій (див. Юлиш Е.И., Бронхообструктивный синдром у детей первого года жизни и полипрагмазия [Текст] / Е.И. Юлиш, Ю.А. Сорока, С.И. Вакуленко // Здоровье ребенка. - 2010. - № 2/23. - С. 18-22), що призводить до помилкової гіподіагностики астми. Рання діагностика БА зазвичай викликає великі труднощі у практичних лікарів і в багатьох випадках залишається невирішеною. На сьогодні практично не існує критеріїв, за якими можна достовірно ідентифікувати перші прояви БА у дітей, особливо молодшого віку. Ретельно вивчений анамнез захворювання, аналіз особливостей клінічного перебігу БА та ОБ, наявність додаткових функціональних критеріїв і результатів алергічних проб зазвичай дають змогу лише думати про діагноз БА та не слугують точній диференціальній діагностиці з обструктивним бронхітом. Складнощі встановлення БА в дитячому віці визначаються не тільки варіабельністю клінічного перебігу і клініко-анамнестичною схожістю з ОБ, але й обмеженнями внаслідок вікових можливостей дітей щодо проведення додаткових діагностичних процедур, здатністю виконувати дихальні маневри під час спірометрії та суб'єктивною недооцінкою педіатрами еквівалентів симптомів БА, що спонукає до пошуку альтернативних шляхів діагностичної тактики. Розробка способу диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей дасть змогу знизити ризик діагностичних помилок і вчасно обрати оптимальну стратегію терапевтичного втручання з позицій доказової медицини, що позитивно вплине на прогноз захворювання та якість життя дітей. Відомий спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей (див. Мизерницкий, Ю.Л. Дифференциальная диагностика и принципы дифференцированной терапии бронхообструктивного синдрома при ОРИ у детей [Текст] / Ю.Л. Мизерницкий // Здоровье ребенка. - 2009. - № 1 (16). - С. 116-121), який передбачає визначення "формули обструкції"" (початок, тривалість і повторюваність епізодів бронхообструктивного синдрому, як при наявності гострої респіраторної вірусної інфекції, так і без неї) та врахування відносних критеріїв бронхіальної астми (спадкова схильність до алергії, атопічний статус; наявність факторів анте- та післянатальної сенсибілізації). Однак, даний спосіб є лише формальною схемою, яка має низку недоліків. Внаслідок надзвичайно високої варіабельності клініко-лабораторних показників, у тому числі й клінікоанамнестичних ознак атопії (наявність атопічного дерматиту, алергічного риніту, проявів харчової та медикаментозної алергії; еозинофілії периферичної крові, високого рівня загального імуноглобуліну Е (IgE), специфічних IgE в сироватці крові та сенсибілізації до різних алергенів у шкірних тестах), жоден із них не має самостійного значення для диференціальної діагностики БА та ОБ. Так, наприклад, в гострому періоді захворювання, внаслідок мобілізації клітин у шоковому органі, частіше реєструють анеозинофілію. Підвищений вміст IgE та/або еозинофілів периферичної крові може мати не тільки алергічне походження, оскільки схильність до посиленої продукції IgE зустрічається як при наявності фенотипічних ознак атопії (30-50 % дітей в популяції), так і при їх відсутності (15-30 %). Крім того, нормальний рівень IgE не є підставою для виключення атопії та/або БА, тому що окремі алергічні реакції (цитотоксичного, 1 UA 71702 U 5 10 15 20 імунокомплексного та уповільненого типів) регулюються не IgE залежними механізмами. До того ж, підвищені рівні алергенспецифічних IgE у сироватці крові за інформативністю не перевищують шкірні алергопроби, не свідчать про хворобу або тяжкість клінічних проявів, хоча й підтверджують підвищену чутливість до специфічних алергенів, що допомагає встановити фактори ризику хвороби та вжити відповідних запобіжних заходів (див. Охотнікова, О.М. Бронхіальна астма у дітей [Текст] / О.М. Охотнікова // Журнал сучасного лікаря. Мистецтво лікування. - 2011. - № 1 (77) - С. 41-54.). В основу корисної моделі поставлено задачу розробити спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей, в якому шляхом додаткового визначення у сироватці крові рівнів цитокінів Т-хелперів 1-го та 2-го типів - інтерлейкіну-2 (ІЛ-2) та інтерлейкіну-4 (ІЛ-4) з обчисленням індексу їх співвідношення досягається підвищення точності диференціальної діагностики, в результаті чого вже протягом другої доби після проведеного дослідження, виконується адекватна корекція терапії, що веде до суттєвого скорочення тривалості фази загострення, зниження ризику імовірних ускладнень, покращення прогнозу захворювання та підвищення якості життя дітей. Поставлена задача вирішується тим, що у способі диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей шляхом визначення "формули обструкції": початок, тривалість і повторюваність епізодів бронхообструктивного синдрому як при наявності гострої респіраторної вірусної інфекції, так і без неї, та врахування відносних критеріїв бронхіальної астми: спадкова схильність до алергії, атопічний статус, наявність факторів анте- та післянатальної сенсибілізації, згідно з корисною моделлю, додатково у сироватці крові визначають рівні цитокінів Т-хелперів 1-го та 2-го типів - інтерлейкіну-2 та інтерлейкіну-4, обчислюють індекс співвідношення останніх ЦІІЛ4 / ІЛ2 за формулою: ЦІIL 4 / IL 2 ABS 25 XIL 4 NIL 4 NIL 2 XIL 2 NIL 2 NIL 4 , де ЦІIL 4 / IL 2 - цитокіновий індекс для інтерлейкінів IL-4 та IL-2; XIL 4 та XIL 2 - значення інтерлейкінів IL-4 та IL-2 у хворих дітей; NIL 4 та NIL 2 - нормальні значення інтерлейкінів IL-4 та IL-2 у здорових дітей відповідно, і при 30 35 40 45 50 55 значенні ЦІІЛ4 / ІЛ2 1 діагностують бронхіальну астму, а при значенні ЦІІЛ4 / ІЛ2 1 - обструктивний бронхіт. Виходячи з даних літератури та власних спостережень встановлено, що у дітей у гострому періоді захворювання відсутня кореляція між клініко-анамнестичними та імунологічними (IgE, еозинофільний катіонний протеїн - ЕКП) критеріями атопії, як при БА, так і при ОБ (індекс кореляції = -0,02 та 0,04 відповідно), причому у багатьох випадках рівні IgE не корелюють також із генезом (інфекційно-алергічний чи атопічний) БОС ( = 0,003-0,16 при БА та = -0,05 при ОБ). Разом із тим, відсоток випадків підвищених рівнів IgE серед хворих на БА склав - 74,5 %, при ОБ - 63,6 % при середніх показниках IgE (439,7±78,8) та (236,7±43,7) МО/мл відповідно (р < 0,001) при нормі (45,5±14,8) МО/мл. Оскільки останні показники перевищували норму в кожній групі, це не давало змоги проводити диференціальний діагноз між БА та ОБ за вмістом IgE. Отже, за отриманими даними, більше половини дітей (63,6 %), яким було виставлено діагноз обструктивного бронхіту, потребували більш ретельного обстеження з метою з'ясування причини підвищеного вмісту загального IgE у сироватці крові та уточнення нозологічної форми захворювання. Тому вважаємо, що рівні IgE не можуть бути критеріями диференціальної діагностики БА та ОБ. Разом із тим як при БА, так і при ОБ встановлено чітку кореляцію між показниками цитокінів ІЛ-2 та ІЛ-4 ( = 0,7 та 0,6 відповідно), що й спонукало до розробки більш точного критерію раннього виявлення бронхіальної астми у дітей на основі диференціальної діагностики з обструктивним бронхітом, який ефективно можна застосовувати навіть у дітей раннього віку (від 5 років і молодше). Дія цитокінів тісно пов'язана з фізіологічними і патофізіологічними реакціями організму. При цьому відбувається модуляція як локальних, так і системних механізмів захисту - система цитокінів забезпечує узгодження дії імунної, ендокринної та нервової систем, що вкрай важливо для купірування БОС при бронхіальній астмі та обструктивному бронхіті. За механізмом реалізації бронхіальна астма - мультифакторіальне захворювання та має суто імунологічний характер. За сучасними уявленнями, алергічне запалення координується СD4+-лімфоцитами (Th2) та характеризується зміною співвідношення активності Th2- і Тh1лімфоцитів в бік більшої активності Th2. Активація Th2-лімфоцитів веде до гіперпродукції інтерлейкінів: ІЛ-4, ІЛ-5 і ІЛ-13, що сприяє гіперпродукції IgE. Цей процес сенсибілізації 2 UA 71702 U 5 10 15 20 25 30 організму завершується фіксацією специфічних відносно до певних груп алергенів IgE-антитіл на клітинах-мішенях (тучні клітини, базофіли) у шоковому органі. Крім того, у публікаціях останнього року показано, що лімфоцити можуть регулювати реактивність бронхів, у тому числі викликати бронхіальну гіперреактивність, і поза антигенною стимуляцією, не використовуючи як посередників продукцію IgE або еозинофільну інфільтрацію (див. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика» [Текст] / Руководитель программы А.Г. Чучалин ; под ред. И.К. Волкова [и соавт.]; [Российское респираторное общество]. - 3-е изд., испр. и доп. - М.: Издательский дом «Атмосфера», 2008. - 108 с). Спосіб здійснюють таким чином. При вступі у стаціонар діти підлягають диференціально-діагностичному скринінгу, який включає такі обстеження: клініко-лабораторні (анамнез, клінічний огляд, загальний аналіз крові з формулою, біохімічні дослідження, загальний аналіз сечі, бактеріологічні посіви), алергологічні (алергологічний анамнез, специфічні IgE та шкірні алергопроби), рентгенологічне (оглядова рентгенограма), імунологічне (клітини крові, Т- і В-система, система фагоцитів, інші додаткові тести) та при можливості - спірометрію. Дітям віком до 5 років визначення функції зовнішнього дихання не проводять у зв'язку з неспроможністю пацієнта виконувати команди дослідника. Одночасно, за допомогою батьків, проводять анкетування, яке включає ретельне вивчення анамнезу життя та хвороби дитини. Великої уваги надають віку пацієнта, оскільки імовірність бронхіальної астми є вищою у старших за 1,5 роки дітей, а обструктивного бронхіту - на 1-му році життя. Отримані результати обстеження оцінюють за трьома блоками клінічних параметрів: 1 характеристика «формули обструкції» (початок, тривалість і повторюваність епізодів бронхообструктивного синдрому як при наявності гострої респіраторної вірусної інфекції, так і без неї), 2 - спадкова схильність до алергії та атопічний анамнез; 3 - наявність факторів анте- та післянатальної сенсибілізації (атопічний статус матері та дитини). Додатково використовували такі лабораторні показники, як абсолютне число еозинофілів та лімфоцитів, відносні числа нейтрофілів та лімфоцитів. Якщо у дитини виявляли ознаки бронхіальної астми чи обструктивного бронхіту, згідно з корисною моделлю, додатково у сироватці крові визначали рівні цитокінів Т-хелперів 1-го та 2-го типів - інтерлейкіну-2 та інтерлейкіну-4, обчислювали індекс співвідношення останніх ЦІІЛ4 / ІЛ2 за формулою: ЦІIL 4 / IL 2 ABS XIL 4 NIL 4 NIL 2 XIL 2 NIL 2 NIL 4 , де ЦІIL 4 / IL 2 - цитокіновий індекс для інтерлейкінів IL-4 та IL-2; XIL 4 та XIL 2 - значення інтерлейкінів IL-4 та IL-2 у хворих дітей; 35 40 45 50 55 NIL 4 та NIL 2 - нормальні значення інтерлейкінів IL-4 та IL-2 у здорових дітей відповідно, і при значенні ЦІІЛ4 / ІЛ2 1 діагностують бронхіальну астму, а при значенні ЦІІЛ4 / ІЛ2 1 - обструктивний бронхіт. Наводимо конкретні приклади застосування способу. Приклад (за способом-аналогом). Дівчинка Н., 3 років, історія хвороби № 5360, була прийнята у відділення дитячої пульмонології та алергології інституту зі скаргами на сухий кашель, періодичні напади утрудненого дихання, в тому числі носом. Діагноз: бронхіальна астма, важка форма, персистуюча, період загострення. Супутні хвороби: цілорічний алергічний риніт, аденоїдні вегетації II ступеня. Анамнез життя. Дитина від першої нормальної вагітності та фізіологічних пологів. На 1-ому році життя часто хворіла на ОБ. З 2-річного віку встановлено діагноз БА з підозрою на наявність гіпоплазії середньої долі правої легені. Остання рентгенологічного підтвердження не знайшла. Має алергічні реакції на пух тополі, червоні продукти. Батьки практично здорові. Захворіла поступово: після тривалого непродуктивного кашлю з'явились напади утрудненого дихання у нічні години, закладеність в носі. Лікувалась напередодні протягом 5 днів інгаляціями вентоліну та фліксотиду. При об'єктивному огляді: загальний стан до задовільного, задишка відсутня, пульс 98 за 1 хвилину, частота дихання - 32 за 1 хвилину; відмічалась лімфаденопатія периферичних лімфовузлів, коробковий відтінок перкуторного тону над легенями, жорстке дихання, сухі свистячі хрипи з обох сторін, подовжений видих. При антропометрії: зріст - 108 см, маса тіла 9 12 16 кг. Загальний аналіз крові: WBC (10 /л) - 9,2, RBC (10 /л) - 4,93, HGB (г/л) - 130, MCV (fl) - 79, 9 МСН (pg) - 26,3, МСНС (g/1) - 334, RDW (%) - 13,9, PLT (10 /л) - 359, MPV (fl) - 8,6, PDW (%) 13,4, Lym (%) - 59,7, Mon + eoz. (%) - 5,3, Gra (%) - 35,0, ШОЕ (мм/г) - 4. 3 UA 71702 U 9 5 10 15 20 25 30 35 40 45 50 55 Імунологія: L (10 /л) - 12,1, Лф (%) - 68,0, Лф (абс.) - 8,2, Нф (%) - 27,3, НФ (абс.) - 3,30, Мц (%) - 4,6, Мц (абс.) - 0,56, CD3+ (%) - 47,8, CD3+ (абс.) - 3,93, CD4+ (%) -32,8, CD4+ (абс.) - 2,70, CD8+ (%) - 11,3, CD8+ (абс.) - 0,93, ІРІ - 2,90, CD16+ (%) - 10,2, CD16+ (абс.) - 0,84, CD22+ (%) 21,3, CD22+ (абс.) - 1,75, РБТЛ з ФГА (%) - 53,3, IgA (г/л) - 1,42, IgM (г/л) - 1,51, IgG (г/л) - 13,09, IgE (МО/мл) - 532,0, ЦІК (середні, у.о.) -22,0, ЦІК (малі, у.о.) - 419,0, ПФн (%) - 71,0, ФЧн (у.о.) 7,1, НСТн (%) - 66,0, ЦХПн (у.о.) - 0,71, ПФм (%) - 32,0, ФЧм (у. о.) - 5,9, НСТм (%) - 27,0, ЦХПм (у.о.) - 0,3, ІЛ-2 (пг/мл) - 2,21, ІЛ-4 (пг/мл) - 8,33, ЕКП (пг/мл) - 59,8. ЦІІЛ4 / ІЛ2 ABS8,33 8,5 33 / 2,21 33 8,5 0,04 (у.о.). Якісний імуноферментний аналіз (ІФА) на вміст специфічних IgG до антигенів цитомегаловірусу, мікоплазми пневмонії та хламідії пневмонії негативний. Печінкові та ниркові проби в межах норми, у загальному аналізі сечі - кристали оксалатів та помірна кількість бактерій. Ультразвукове дослідження органів черевної порожнини без патології. Мультиспіральна комп'ютерна томограма органів грудної порожнини: КТ-ознак патологічних змін у легенях, бронхах та середостінні не виявляється. ЕКГ в межах вікової норми. Дослідження функції зовнішнього дихання не проводили - дитина молодшого віку неспроможна виконувати дихальні маневри. Отже, за результатами імунологічного дослідження спостерігалось незначне підвищення відносної кількості пан-Т-клітин та підвищення імунорегуляторного індексу (ІРІ) за рахунок зниження цитотоксичної популяції Т-лімфоцитів. Рівні ІЛ-2 та ІЛ-4 були в межах норми, хоча мала місце більш виражена активація Т-хелперів першого типу, що проявлялось у різкому зниженні цитокінового індексу Ц L 4 / IL 2 . Також відмічалось послаблення проліферативної здатності лімфоцитів, а з боку В-системи імунітету - посилення продукції імуноглобулінів IgM, IgG, IgE та підвищення рівнів ЦІК малого розміру. Функціональні властивості фагоцитів були посилені, що відбилось у підвищенні інтенсивності кисеньзалежного метаболізму, значному підвищенні кількості позитивних клітин в НСТ-тесті, зростанні цитохімічного коефіцієнта, посиленні їх фагоцитарної активності, що супроводжувалось високим рівнем ЕКП. Зміни в імунограмі свідчать про активацію токсико-інфекційного процесу з елементами алергізації, характерного більше для обструктивного бронхіту, ніж для бронхіальної астми. Таким чином, високий рівень загального IgE (532,0 МО/мл при нормі (45,5±14,8) МО/мл - див. табл. 2), який було встановлено при відсутності еозинофілії та обтяженої алергічної спадковості, не може бути критерієм алергічного походження бронхообструктивного синдрому у дитини, а діагноз БА викликає сумніви. Нічні напади утрудненого дихання могли провокуватися запальним і набряковим процесом слизової оболонки верхніх дихальних шляхів за рахунок хронічного аденоїдиту II ступеня. Сумніви щодо наявності БА у дитини були підтверджені при обрахунку цитокінового індексу ( Ц L 4 / IL 2 ), який виявився далеко меншим за 1 і дорівнював 0,04 у.о., що в решті вплинуло на постановку діагнозу - обструктивний бронхіт. Були надані рекомендації щодо подальшого обстеження та корекції терапії. Приклад 2 (за способом, що заявляється). Хлопчик К., 8 років, історія хвороби № 5839. Звернувся у клініку дитячої пульмонології та алергології інституту з приводу періодичних приступів задухи та кашлю, які з'явились на фоні базисної терапії серетидом 25/50 по 2 вдихи двічі на день. Діагноз бронхіальної астми виставлений в 5-річному віці. При вступі відмічалась блідість шкірних покривів, синьці під очима, поодинокі сухі свистячі хрипи над легенями, гіпертрофія мигдаликів 2 ступеня. Зріст 135 см, маса тіла 29 кг, пульс 74 удари, а частота дихання - 24 за 1 хв. Загальний аналіз крові: WBC 9 12 (10 /л) - 13,7, RBC (10 /л) - 5,94, HGB (г/л) - 148, MCV (fl) - 73,9, МСН (pg) - 24,9, МСНС (g/l) 9 318, RDW (%) - 12,3, PLT (10 /л) - 355, MPV (fl) - 9,1, PDW (%) - 17,2, Lym (%) - 30,7, Mon + eoz. (%) - 8,0, Gra (%) - 61,3, ШОЕ (мм/г) - 4. 9 Імунологія: L (10 /л) - 13,9, Лф (%) - 26,3, Лф (абс.) - 3,7, Нф (%) - 66,3, НФ (абс.) - 9,22, Мц (%) - 7,3, Мц (абс.) - 1,01, CD3+ (%) - 55,2, CD3+ (абс.) - 2,02, CD4+ (%) -24,7, CD4+ (абс.) - 0,9, CD8+ (%) - 33,7, CD8+ (абс.) - 1,23, ІРІ - 0,73, CD16+ (%) - 27,0, CD16+ (абс.) - 0,99, CD22+ (%) 18,4, CD22+ (абс.) - 0,67, РБТЛ з ФГА (%) - 55,0, IgA (г/л) - 2,0, IgM (г/л) - 1,68, IgG (г/л) - 15,23, IgE (МО/мл) - 933,0, ЦІК (середні, у. о.) - 36,0, ЦІК (малі, у.о.) - 375,0, ПФн (%) - 71,0, ФЧн (у.о.) 7,1, НСТн (%) - 66,0, ЦХПн (у.о.) - 0,71, ПФм (%) - 53,0, ФЧм (у.о.) - 6,3, НСТм (%) - 40,0, ЦХПм (у.о.) - 0,4, ІЛ-2 (пг/мл) - 17,12, ІЛ-4 (пг/мл) - 82,2, ЕКП (пг/мл) - 28,9. ЦІІЛ4 / ІЛ2 ABS82,2 8,5 33 / 17,12 33 8,5 19,3 (у.о.). Тобто, відмічається незначний лейкоцитоз, обумовлений нейтрофільозом та моноцитозом. У Т-системі імунітету - зниження загального пулу Т-лімфоцитів. Гіперімуноглобулінемія Е та G свідчать про наявність алергічного компонента захворювання. Низькому рівню ЦІК відповідає 4 UA 71702 U 5 10 15 20 25 30 35 40 45 50 підвищення активності фагоцитарної системи імунітету. Рівень специфічного IgE різко позитивний до вовни собаки, Aspergillus fumigatus. Шкірні алергопроби позитивні до домашнього пилу, кліщів, вовни собаки, кішки, суміші трав (тимофіївка, пирій, костер, ріж), бактеріальних та 9 грибкових алергенів. З промивних вод бронхів висіяно Aspergillus sp., 2·10 /л КОЕ/мл. Печінкові та ниркові проби в межах норми, у загальному аналізі сечі - кристали оксалатів до 10 в полі зору та скудна змішана мікрофлора. Мультиспіральна комп'ютерна томограма органів грудної порожнини - легеневі поля прозорі, без вогнищево-інфільтративних змін. Трахея, головні бронхи прохідні, зліва в S2 обмежений фіброз. Внутрішньогрудні лімфовузли не збільшені, рідина у плевральній порожнині не визначається, серце, судини - без особливостей. ЕКГ без відхилень від вікової норми. Функція зовнішнього дихання: помірні вентиляційні порушення за обструктивним типом (ОФВ1 - 73 %), життєва ємність легень знижена. Фібробронхоскопія: лівобічний обмежений бронхіт 2 ст. запалення. Отже, враховуючи результати всіх обстежень і величину цитокінового індексу у 19,3 у.о. на фоні збільшення IgE (933,0 МО/мл) було підтверджено діагноз - бронхіальна астма. Приклад 3 (за способом, що заявляється). Хлопчик Б., 6 років, історія хвороби № 5013. Клінічний діагноз: рецидивуючий бронхіт, фаза загострення, бронхообструктивний синдром. Супутній діагноз: полівалентна алергія. Цілорічний алергічний риніт, атопічний дерматит. При вступі до відділення дитячої пульмонології та алергології інституту скаржився на сухий кашель, періодичні напади утрудненого дихання. Захворів підгостро: після легких проявів респіраторно-вірусної інфекції залишився непродуктивний кашель. Лікувався дома народними засобами без достатнього ефекту. При вступі - зріст 126, маса тіла 22 кг, шкіра нормального кольору, проте шершава на дотик. Над легенями на фоні жорсткого дихання - сухі хрипи на видиху з обох сторін. Решта даних 9 12 об'єктивного огляду відповідала віку. Загальний аналіз крові: WBC (10 /л) - 5,6, RBC (10 /л) 4,84, HGB (г/л) - 128, MCV (fl) - 77,1, МСН (pg) - 26,4, МСНС (g/l) - 343, RDW (%) - 13,0, PLT 9 (10 /л) - 321, MPV (fl) - 10,4, PDW (%) - 16,9, Lym (%) - 48,6, Mon + eoz. (%) - 6,2, Gra (%) - 45,2, ШОЕ (мм/г) - 2. 9 Імунологія: L (·10 /л) - 6,6, Лф (%) - 42,2, Лф (абс.) - 2,8, Нф (%) - 48,2, НФ (абс.) -3,18, Мц (%) - 9,8, Мц (абс.) - 0,65, CD3+ (%) - 62,4, CD3+ (абс.) - 1,74, CD4+ (%) - 31,8, CD4+ (абс.) - 0,89, CD8+ (%) - 28,0, CD8+ (абс.) - 0,78, ІРІ - 1,14, CD16+ (%) - 5,0, CD16+ (абс.) - 0,14, CD22+ (%) 15,4, CD22+ (абс.) - 0,43, РБТЛ з ФГА (%) - 46,3, IgA (г/л) -1,31, IgM (г/л) - 1,22, IgG (г/л) - 13,13, IgE (МО/мл) - 365,0, ЦІК (середні, у. о.) - 44,0, ПФн (%) - 69,0, ФЧн (у. о.) - 7,5, НСТн (%) - 81,0, ЦХПн (у.о.) - 0,97, ПФм (%) - 32,0, ФЧм (у.о.) - 5,6, НСТм (%) - 36,0, ЦХПм (у.о.) - 0,4, ІЛ-2 (пг/мл) - 12,63, ІЛ-4 (пг/мл) -8,33, ЕКП (пг/мл) - 74,8. ЦІІЛ4 / ІЛ2 ABS8,33 8,5 33 / 12,63 33 8,5 0,07 (у. о.). Тобто, в клітинному імунітеті скорочена кількість природних кілерів і проліферативна здатність Т-лімфоцитів; у гуморальному - різке підвищення IgE; в системі фагоцитуючих клітин збільшена їх функціональна спроможність і кількість моноцитів. Імуноферментний аналіз IgG до антигенів мікоплазми пневмонії та хламідії пневмонії негативний, а до аскарид, токсокар, лямблій - позитивний, ревматоїдний фактор - негативний, С-РП - 0,05. Шкірні алергопроби слабко позитивні до вовни собаки, кішки, суміші трав (вівсяниця, їжа, мятлик, райграс,лисохвіст, соняшник, кульбаба, полин, лобода, амброзія), бактеріальних (Proteus, S. aureus) та грибкових (Penicyllinum, Cladosporium, Alternaria, Candida albicans) алергенів. Результати ЕКГ, біохімічного обстеження (печінкові та ниркові проби) та загальний аналіз сечі - в межах норми. При рентгенологічному обстеженні органів грудної порожнини виявлено лише аномалію розвитку І-II ребер справа, а під час ультразвукового сканування органів черевної порожнини - УЗ-ознаки перегину жовчного міхура без ознак застою жовчі. Таким чином, клініко-лабораторні результати обстеження та величина цитокінового індексу у 0,07 у.о. на фоні високого вмісту IgE (365,0 МО/мл) при відсутності еозинофілії периферичної крові, незважаючи на виразний алергічний статус дитини, дозволили встановити діагноз обструктивний бронхіт та виключити діагноз бронхіальна астма. Запропонований спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту застосований серед 69 дітей, серед яких хворих на БА було 47, а на ОБ - 22 особи, контрольна група складалася з 30 здорових дітей відповідного віку (див. табл. 1). 55 5 UA 71702 U Таблиця 1 Розподіл обстежених дітей за віком і клінічними формами захворювання БА, n = 47 Абс. (М ± m) % 3-5 15 31,9±5,5 6-12 23 48,9±6,9 9 19,1±4,2 13 Примітка. * - різниця в порівнянні з БА вірогідна (р < 0,05). Вікова категорія, роки 5 Абс. 9 11 2 ОБ, n = 22 (М ± m) % 40,9±6,2 50,0±6,9 9,1±2,2* Як видно з таблиці 1, серед дітей старшої вікової категорії (від 13 років) випадків бронхіальної астми було удвічі більше, ніж обструктивного бронхіту (р < 0,05), що можна пояснити як більшою інцидентністю БА у підлітковому віці, так і особливостями диференціальної діагностики за способом-прототипом, коли імовірність більш точного встановлення нозологічної форми хвороби зростає прямо пропорційно віку дитини. Показники імунітету, які характеризують наявність алергічного запалення у дітей, хворих на бронхіальну астму та обструктивний бронхіт, наведені в таблиці 2. 10 Таблиця 2 Розподіл обстежених дітей за основними показниками імунітету, що характеризують алергічне запалення, в залежності від клінічної форми захворювання Показники, одиниці виміру IgE, МО/мл ЕКП, пг/мл IL-2, пг/мл IL-4, пг/мл ЦІІЛ4/ІЛ2, у.о. БА, n = 47 439,7±78,8* 52,8±7,7* 42,8±8,7* 87,1±12,9* 15,0±3,3* ОБ, n = 22 236,7±43,7 32,1±4,4 183,8±37,9 29,6±5,6 0,8±0,12 Здорові діти, n = 30 45,5±14,8 22,1±2,3 28,5±1,3 6,8±0,2 1,1±0,1 Примітки: * - різниця між БА та ОБ вірогідна (р < 0,05); • - різниця в порівнянні зі здоровими вірогідна (р < 0,05). 15 20 25 30 Як видно з таблиці 2, рівні IgE та IL-4 перевищували норму у 10-12 разів при бронхіальній астмі, показники ЕКП у 1,5 разу, a IL-2 - у 6 разів при обструктивному бронхіті (р 0,05). Отже, однакова спрямованість зміни показників IgE, ЕКП та IL-4 не дає змогу використовувати їх для диференціальної діагностики бронхіальної астми та обструктивного бронхіту. Отримані дані співпадають з результатами досліджень інших авторів стосовно того, що бронхіальна астма виникає в умовах підвищеної алергізації організму дитини, яку й характеризують підвищені рівні IgE, ЕКП та IL-4 на фоні нормального вмісту IL-2. При ОБ, навіть за умови полівалентної або моносенсибілізації, спостерігається інший перерозподіл цитокінів, коли переважає зростання рівнів IL-2. За отриманими даними при обстеженні дітей різного віку, хворих на бронхіальну астму та обструктивний бронхіт, вийшло, що при ОБ на відміну від БА відмічається помірне збільшення (втричі) секреції IL-4, що є характерним для алергічних та/або токсико-алергічних реакцій, та суттєве (у 5,6 разу) збільшення титру прозапальних IL-2. В результаті, обчислений за співвідношенням інтерлейкінів 2-го та 4-го порядків цитокіновий індекс ( Ц L 4 / IL 2 ) виявився у 19 разів вищим при бронхіальній астмі (р норми норма > норми норма > норми норма > норми норма >1 1 БА, n = 47 (М ± m) % 74,5±8,6 25,5±4,9 59,6±7,7 40,0±6,3 31,9±5,5 68,1±8,2 83,0±9,1 17,0±3,9 91,5±9,6 8,5±2,6 Абс. 14 8 9 13 14 8 17 5 3 19 ОБ, n = 22 (М ± m) % 63,6±7,9 36,4±5,8 40,9±6,2 59,1±7,6 63,6±7,9 * 36,4±5,8* 77,3±8,7 22,7±4,4 13,6±3,1 * 86,4±9,3 * Примітка. * - різниця між БА та ОБ вірогідна (р < 0,05) 5 10 15 З наведеної таблиці 3 бачимо, що рівень загального IgE, який за способом-прототипом пропонується за критерій алергічного запалення, є підвищеним у 74,5 % хворих на бронхіальну астму та в 63,6 % дітей з обструктивним бронхітом. При цьому 2/3 хворих на БА та 40,9 % дітей з ОБ має підвищений вміст катіонного протеїну, що не дає змоги застосовувати параметри IgE та ЕКП за критерії диференціальної діагностики бронхіальної астми та обструктивного бронхіту. Інша картина спостерігається при перерозподілі обстежених осіб за рівнями цитокінового індексу ( Ц L 4 / IL 2 ): при бронхіальній астмі цей індекс у більшості хворих (91,5 %) перевищує одиницю, а при обструктивному бронхіті у 86,4 % дітей є рівним або меншим за одиницю. Різниця за цитокіновим індексом у групах відбувається за рахунок підвищеного синтезу IL-2 у дітей при обструктивному бронхіті на фоні помірної гіперпродукції IL-4 при ОБ у порівнянні з нормальним вмістом IL-2 при інтенсивному синтезі IL-4 при бронхіальній астмі. Отже, критерієм диференціального діагнозу бронхіальної астми та обструктивного бронхіту може бути цитокіновий індекс ЦІІЛ4 / ІЛ2 . Якщо ЦІІЛ4 / ІЛ2 1 - діагностують БА, а якщо ЦІІЛ4 / ІЛ2 1 , то діагностують обструктивний бронхіт. Перевірка об'єктивності способу диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей, проведена на 69 дітях, серед яких 47 (68,1 %) хворіли на бронхіальну астму. Результати перевірки маркерів прогнозування наведено у табл. 4. 20 Таблиця 4 Результати перевірки цитокінового індексу, як критерію диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей Результати прогнозу Правильний Помилковий Сумнівний абс. % абс. % абс. % абс. % 69 100,0 62 89,9* 3 4,3 4 5,8 Примітка. * - достовірно з помилковими та сумнівними результатами (Р < 0,001). Всіх обстежених 25 Об'єктивність розробленого способу, як видно з табл. 4, оцінена за частотою результатів діагностики шляхом обчислення трьох її градацій: правильна, помилкова та сумнівна. Правильний прогноз відповідає відсотку осіб, у яких величина цитокінового індексу співпадала з результатами комплексного клініко-рентгенологічного обстеження; помилковий - цитокіновий індекс не відповідав критеріям діагностики та виявлявся обструктивний бронхіт замість бронхіальної астми або навпаки; сумнівний - були відсутніми клініко-анамнестичні ознаки атопії при цитокіновому індексі, більшому за 1, або цитокіновий індекс не досягав 1 при наявності переконливих клініко-анамнестичних доказів наявності бронхіальної астми. Частота 7 UA 71702 U 5 10 помилкового прогнозу складала 4,3 %, тобто майже не перевищувала помилку 0,05, що свідчить про об'єктивність розробленого способу та можливість його застосування у закладах пульмонологічного профілю та закладах загально-лікувальної мережі. Таким чином, на відміну від способу-прототипу, у способі, що заявляється, за рахунок застосування об'єктивного критерію - обчислення індексу співвідношення інтерлейкіну-2 (ІЛ-2) та інтерлейкіну-4 (ІЛ-4) тобто цитокінового індексу, досягається підвищення точності диференціальної діагностики клінічних форм захворювання - бронхіальної астми та обструктивного бронхіту, що дозволяє вже протягом другої доби, після проведеного дослідження, виконувати адекватну корекцію терапії, в результаті чого суттєво скорочується тривалість фази загострення, знижується ризик імовірних ускладнень, поліпшується прогноз захворювання та підвищується якість життя дітей. Спосіб простий і може знайти широке використання в дитячих пульмонологічних та загально-педіатричних стаціонарах і дитячих поліклініках. ФОРМУЛА КОРИСНОЇ МОДЕЛІ 15 20 Спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей шляхом визначення "формули обструкції": початок, тривалість і повторюваність епізодів бронхообструктивного синдрому як при наявності гострої респіраторної вірусної інфекції, так і без неї, та врахування відносних критеріїв бронхіальної астми: спадкова схильність до алергії, атопічний статус, наявність факторів анте- та післянатальної сенсибілізації, який відрізняється тим, що додатково у сироватці крові визначають рівні цитокінів Т-хелперів 1-го та 2-го типів інтерлейкіну-2 та інтерлейкіну-4, обчислюють індекс співвідношення останніх за формулою: ЦІIL 4 / IL 2 ABS 25 XIL 4 NIL 4 NIL 2 XIL 2 NIL 2 NIL 4 , де ЦІIL 4 / IL 2 - цитокіновий індекс для інтерлейкінів IL-4 та IL-2; XIL 4 та XIL 2 - значення інтерлейкінів IL-4 та IL-2 у хворих дітей; NIL 4 та NIL 2 - нормальні значення інтерлейкінів IL-4 та IL-2 у здорових дітей відповідно, і при значенні ЦІIL 4 / IL 2 1 діагностують бронхіальну астму, а при значенні ЦІIL 4 / IL 2 1 - обструктивний бронхіт. 30 Комп’ютерна верстка В. Мацело Державна служба інтелектуальної власності України, вул. Урицького, 45, м. Київ, МСП, 03680, Україна ДП “Український інститут промислової власності”, вул. Глазунова, 1, м. Київ – 42, 01601 8
ДивитисяДодаткова інформація
Назва патенту англійськоюMethod for differential diagnosis of bronchial asthma and obstructive bronchitis in children
Автори англійськоюKostromina Viktoriia Pavlivnc, Rechkina Olena Oleksandrivna, Stryzh Vira Oleksandrivna, Matviienko Yulia Oleksandrivna, Yaroschuk Larysa Borysivna, Melnyk Kateryna Oleksandrivna, Doroshenkova Anna Serhiivna, Zubriichuk Oksana Mykolaivna
Назва патенту російськоюСпособ дифференциальной диагностики бронхиальной астмы и обструктивного бронхита у детей
Автори російськоюКостромина Виктория Павловна, Речкина Елена Александровна, Стриж Вера Александровна, Матвиенко Юлия Александровна, Ярощук Лариса Борисовна, Мельник Екатерина Александровна, Дорошенкова Анна Сергеевна, Зубрийчук Оксана Николаевна
МПК / Мітки
МПК: G01N 33/53, A61B 10/00
Мітки: спосіб, диференціальної, дітей, бронхіальної, бронхіту, обструктивного, астми, діагностики
Код посилання
<a href="https://ua.patents.su/10-71702-sposib-diferencialno-diagnostiki-bronkhialno-astmi-ta-obstruktivnogo-bronkhitu-u-ditejj.html" target="_blank" rel="follow" title="База патентів України">Спосіб диференціальної діагностики бронхіальної астми та обструктивного бронхіту у дітей</a>
Попередній патент: Імпульсний лавинно-пролітний діод
Випадковий патент: Спосіб одержання рідкого чотириокису азоту