Спосіб лікування стоматологічних хворих дентальними імплантатами та пристрій для його здійснення
Номер патенту: 44782
Опубліковано: 15.03.2002
Автори: Гречко Наталя Борисівна, Литвинов Леонід Аркадійович, Куцевляк Валерій Ісайович
Формула / Реферат
1. Спосіб лікування стоматологічних хворих дентальними імплантатами, при якому в заздалегідь підготовлене в кістковій тканині імплантаційне ложе вводять сапфіровий імплантат, а протезування на імплантат здійснюють через певний проміжок фізіологічного спокою, який відрізняється тим, що після введення імплантату обробляють межу розподілу імплантат-кісткова тканина прямою дією лазерного випромінювання шляхом пропускання лазерного випромінювання через сапфіровий імплантат.
2. Спосіб за п. 1, який відрізняється тим, що лазерне опромінювання здійснюють з вихідною потужністю 200-100 мВт/см2 протягом 10 - 15 хвилин за сеанс.
3. Пристрій для лікування стоматологічних хворих, що містить блок живлення, блок керування, лазер з механізмом фокусування і світловод, який відрізняється тим, що він забезпечений додатковою з'єднувальною насадкою для підключення світловоду до імплантату, виконаною у вигляді втулки-з осьовою порожниною для світловоду і голівки імплантату.
Текст
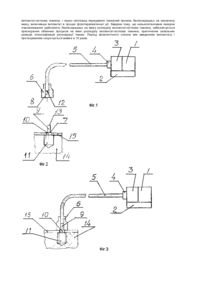
Винахід стосується медицини, а саме ортопедичної стоматології, і може бути використаний при відновленні різних відділів зубощелепної системи. Відомі способи лікування стоматологічних хворих дентальними імплантатами, при якому в заздалегідь підготовлене в кістковій тканині ложе вводять металічний імплантат (О.Н. Суров, Зубное протезирование на имплантатах, Μ., Медицина, 1993, стор. 101 - 105), а протезування на імплантат здійснюють через певний проміжок фізіологічного спокою. При використанні металічних імплантатів проміжок часу для остеоінтеграції досить довгий, такі імплантати можуть визвати тривалі запалення, алергічні та токсичні стоматити, причому вірогідність та інтенсивність алергії збільшується з ростом кількості металу в порожнині рота. Введення металічних імплантатів нефізіологічне, термін їх служби не перевищує 5 - 8 років, можливі небажані наслідки, наприклад, електрохімічне перенесення металу в інші частини тіла, корозія сплавів навіть з високим вмістом золота, не кажучи вже про менш стійкі метали. Відомі також способи лікування стоматологічних хворих дентальними імплантатами, при якому в заздалегідь підготовлене в кістковій тканині ложе вводять сапфіровий імплантат (О.Н. Суров, Зубное протезирование на имплантатах, Μ., Медицина, 1993, стор. 106 - 108), а протезування на імплантат здійснюють через певний проміжок фізіологічного спокою. Даний спосіб вибраний в якості прототипу. Введення сапфірових імплантатів більш фізіологічне, не викликає електро-хімічних процесів в порожнині рота при любому значенні рН середовища, не викликає алергічної і токсичної дії на слизисту оболонку і організм в цілому. Але при використанні сапфірових імплантатів проміжок часу для остеоінтеграції хоча і зменшується, але іще досить довгий. Протезування здійснюють при такому способі лише через 3 - 4 місяці після введення імплантату. Це визвано тим, що вплив на імплантаційне ложе після введення імплантату здійснюють тільки опосередковано, прийомом ліків і т. п., а фізіотерапевничні процедури здійснюють через поверхні м'яких тканин, тобто, також опосередковано. Відомий пристрій для лікування стоматологічних хворих, що містить блок живлення, блок керування, лазер з механізмом фокусування і світловод (А.А. Прохончуков, Н.А. Жижина, Лазеры в стоматологии, Μ., Медицина, 1986, стор. 9). Зазначений пристрій уявляє з себе лазерну установку, низькоінтенсивне лазерне випромінювання якої використовують для прискорення ліквідації запалень та стимуляції репаративної регенерації тканин (для прискорення заживання ран). Оскільки лазерний промінь спрямовують через слизисту оболонку, інтенсивність регенерації в зоні контакту імплантату з кістковою тканиною значно менша ніж на слизистій оболонці та сусідній з нею зоною. Адаптація імплантату на межі розподілу імплантат-кісткова тканина відбувається не досить швидко. В основу винаходу поставлено задачу в способі та пристрої для лікування стоматологічних хворих дентальними імплантатами провести такі удосконалення, щоб шляхом створення удосконаленим пристроєм умов для наближення фізіотерапевтичної дії до межі розподілу імплантат-кісткова тканина після введення імплантату забезпечити прискорення обмінних процесів на межі розподілу імплантат-кісткова тканина, пригнічення запальних реакцій, інтенсифікацію регенерації тканин. Поставлена задача вирішується завдяки тому, що в способі лікування стоматологічних хворих дентальними імплантатами, при якому в заздалегідь підготовлене в кістковій тканині ложе вводять сапфіровий імплантат, а протезування на імплантат здійснюють через певний проміжок фізіологічного спокою, відповідно до винаходу, після введення імплантату обробляють межу розподілу імплантат-кісткова тканина прямою дією лазерного випромінювання шляхом пропускання лазерного випромінювання через сапфіровий імплантат. Лазерне опромінювання здійснюють з вихідною потужністю 200 - 100мВт/см2 на протязі 10 - 15 хвилин за сеанс. Зазначена процедура забезпечується пристроєм для лікування стоматологічних хворих, що містить блок живлення, блок керування, лазер з механізмом фокусування і світловод, який відповідно до винаходу додатково забезпечений з'єднувальною насадкою для підключення світловоду до імплантату, виконаною у вигляді втулки з протилежно розташованими по осі порожнинами для світловоду і голівки імплантату. Винахід пояснюється кресленням, на якому: на фіг.1 схематично показано пристрій; на фіг.2 схематично показано імплантат у кістковій тканині; на фіг.3 показано пристрій в дії. Пристрій, що використовується для здійснення запропонованого способу, містить блок живлення 1, блок керування 2, лазер 3 з механізмом фокусування 4 і світловод 5. Пристрій додатково забезпечений з'єднувальною насадкою 6 для підключення світловоду 5 до імплантату 7. Додаткова з'єднувальна насадка 6 виконана у вигляді втулки з осьовою порожниною 8 для світловода 5 і голівки 9 імплантату 7. Імплантат 7 має також шийку 10 та різьбову частину 11. Світловод 5 має поліровану торцеву поверхню 12 для контакту з відповідно полірованою торцевою поверхнею 13 імплантата 7. Працює пристрій таким чином. Після включення джерела живлення 1 в мережу на виході лазеру 3 з'являється лазерний промінь, який через механізм фокусування 4 надходить до світловоду 5. Світловод 5 з'єднують з додатковою з'єднувальною насадкою 6, яку одягають на головку 9 сапфірового імплантату 7, і просувають світловод 5 в насадці 6 до його тісного контакту його полірованої торцевої поверхні 12 з відповідною полірованою торцевою поверхнею 13 голівки 9 імплантату 10. Лікування стоматологічних хворих дентальними сапфіровими імплантатами з використанням запропонованого пристрою здійснюють описаним нижче шляхом. До проведення операції імплантації вилучають всі паталогічні процеси в порожнині роту. В кістковій тканині шелепи 14 готують ложе для імплантату. Відповідно до потреби підбирають сапфіровий імплантат і необхідний для операції інструментарій. Спеціальним імплантатовводом вводять імплантат в ложе. Слизиста 15 адаптується до шийки імплантату і зашивають куски тканини. Після названих дій розпочинають лазерну терапію. Через приєднаний до голівки 9 імплантату 7 через додаткову насадку 6 світловод 5 передають лазерний промінь на межу розподілу імплантат-кісткова тканина, тобто на імплантаційне ложе, і обробляють його низькоінтенсивним лазерним випромінюванням. Опромінювання здійснюють з вихідною потужністю 200 - 100мВт/см2 на протязі 10 - 15 хвилин за сеанс. Причім, на першому етапові з метою рекуперації реакції запалення опромінювали з щільністю потужності в 200мВт/см2, а під час наступного етапу для стимулювання регенерації тканин імплантаційного ложа проводили опромінювання із щільністю 100мВт/см2 при експозиції 15хв. Протезування на імплантат здійснюють через проміжок фізіологічного спокою, який при такому способі складає 3 - 4 тижні після введення імплантату. В зв'язку з тим, що після введення імплантату здійснюють біостимуляцію регенерації кісткової тканини безпосередньою дією низькоінтенсивного лазерного променю на межу розподілу імплантат-кісткова тканина, період фізіологічного спокою між введенням імплантату і протезуванням, а значить і період остеоінтеграції, значно скорочується. Поряд з прискореною регенерацією кісткової тканини, завдяки дії низькоінтенсивного лазерного опромінювання, на межі з імплантатом відбувається також інтенсивна регенерація м'яких тканин, які знаходяться в контакті з сапфіровим імплантатом. Приклад 1. Хвора У., 44 роки, викладач, звернулась із скаргами на косметичний і естетичний дефект, порушення функції жування через відсутність зубів з метою їх протезування. При зовнішньому огляді обличчя симетричне, пропорціональне. Носогубні складки помірно виражені. При огляді порожнини рота установлено, що слизова оболонка порожнини рота блідо-рожевого кольору, без паталогічних утворень. Зубна формула п п п о с п п п Pto о п 8 7 6 5 4 3 2 1 1 2 3 4 5 6 7 8 о о о о о к к о о о о Прикус не фіксований. Гігієна порожнини рота за Федоровим - Володкіною 1,3. Зуби нижньої щелепи видалені біля 10 років тому. Виражена атрофія альвеолярного відростку нижньої щелепи в бокових ділянках. Слизова оболонка в області проекції кореня гіперемована, одутла, перкусія кореня болісна. На внутріротовій контактній рентгенограмі визначається округле утворення правильної форми розміром 2 x 2мм біля кореня 24 зуба. Визначено діагноз: Загострення хронічного періодонтита 24 зуба, придбана вторинна адентія, втрата жувальної ефективності за Агаповим 48%. Хворій рекомендовано видалити 24 зуба, провести протезування верхньої та нижньої щелеп знімними протезами. В зв'язку із специфікою роботи пацієнтка не бажає мати знімні протези. Хворій запропоновано лікування методом одноетапної стоматологічної імплантації та пояснено позитивні та можливі негативні наслідки пропонованого способу. Хвора була обстежена. В результаті аналізу ортопантомограми за класифікацією U. Lekholm і A. Zarb визначена форма нижньої щелепи та якість кісткової тканини, і визначено, що в цьому випадку імплантація не показана, а оптимальне протезування знімним пластинчатим протезом. Форма верхньої щелепи та якість кісткової тканини давали підстави для сприятливого прогнозу при імплантації. Передбачається видалити корінь 24 зуба, та здійснити одноетапну імплантацію гвинтового сапфірового імплантату з виступаючою в порожнину рота головкою. В подальшому пропонувалось виготовити незнімні мостовидні протези з опорою на 14 та 16 зубів, а також з опорою на 22, імплантат і 27 зуби. Отримано згоду хворої на операцію. 23.01.1997 року здійснена операція: видалення кореня 24 зуба. При видаленні кореня лунка зуба менше 2/3. Тому безпосередня імплантація не показана. Вирішено провести відкладену одноетапну імплантацію в області межі 25 зуба гвинтовим сапфіровим імплантатом 4 x 21мм через 2 тижні. 4.02.1997 року. Операція - відкладена одноетапна імплантація сапфірового гвинтового імплантату в області відсутнього 25 зуба. Хід операції. Під інтралігаментарною анастезією Sol. Ultracaini 2% - 1,8 під охолодженням проведено розріз слизистої оболонки альвеолярного відростка в області бувшого 25 зуба до кістки. Свердлами сформували імплантаційне ложе до розміру довжини сапфірового імплантату. Видалено кісткову тирсу і метчиком здійснено гвинтову нарізку в кістковому ложе, після чого спеціальним імплантатовводом було введено гвинтовий сапфіровий імплантат. Первинна стабілізація імплантату хороша. Мобілізовано ясенний край і вшито шовковими швами. Антисептична обробка операційного поля. Потім проведено сеанс протизапальної лазеротерапії. 5.02.1997 року. Стан після операції задовільний. Скарги на незначні болі в області височного м'язу при відкриванні рота. При об'єктивному дослідженні визначається: обличчя симетричне, носо-губні складки помірно виражені, незначний реактивний післяопераційний набряк і гіперемія слизової оболонки ясенного краю в області оперативного втручання. Гігієна порожнини хороша, гігієнічний індекс дорівнює 1,3. Імплантат стійкий. Шви грунтовні. Туалет післяопераційної рани. Рентгенологічне дослідження: імплантат інтимно стоїть в кістковій тканині. Гвинтова нарізка в кістці відповідає гвинтовій різьбі імплантата. Проведено 6 сеансів лазеротерапії 200мВт/см2 по 15 хвилин з другого по сьомий день. Через приєднаний до голівки імплантату через додаткову насадку світловод передавали лазерний промінь і обробляли межу розподілу імплантат-кісткова тканина, тобто імплантаційне ложе, низькоінтенсивним лазерним випромінюванням. Шви знято на шостий день. Слизиста в області імплантату звичайного кольору, набряка не визначається. Імплантат стійкий. З метою нормалізації процесу репарації кісткової тканини в зоні імплантації з сьомої доби режим лазеротерапії змінено - 100мВт/см2 по 15 хвилин з 8 по 14 день. Всього проведено 14 сеансів лазеротерапії. 25.02.1997 року проведено препарування 22 та 27, 14 і 16 зубів під металічні коронки, знято відбиток для виготовлення мостовидних протезів з опорою на 22, імплантат і 27 зуби, на 14 і 16 зуби. 27.02.1997 року примірка коронок, знято відбиток стомафлексом для виготовлення ковпачка на імплантат. 3.03.1997 року примірка мостовидних протезів з опорою на 14 і 16, на 22, імплантат і 27 зуби. 5.03.1997 року. Примірка і цементування незнімного мостовидного протезу з опорою на 14 зуб (пластмасове облицювання), фасетка в області відсутнього 15 і коронка з КХС з МЗП на 16 зуб. Примірка і цементування незнімного мостовидного протезу з опорою на 22 зуб (пластмасове облицювання), фасетками в області відсутніх 23, 24, 26, пластмасовим облицюванням ковпачка імплантату на місці 25, коронкою з КХС з МЗП на 27 зубі. Знято відбиток з нижньої щелепи для виготовлення часткового знімного протезу. 11.03.1997 року примірка і здача часткового знімного протезу на верхню щелепу. Дано рекомендації з гігієни порожнини рота та догляду за знімним протезом і обробці незнімного мостовидного протезу з опорою на імплантат. Приклад 2. Хвора Б., 35 років, звернулась із скаргою на біль в зубі нижньої щелепи, відчуття "вирослого зуба", що з'явилось 2 дні тому. Зі слів хворої, біля півроку тому зуб лікували з приводу періодонтиту, канали пломбовані. З такими ж скаргами хвора звернулась зі скаргами за місцем проживання. Після призначення та прийому курсу антибіотиків і ротових ванночок зуб перестав боліти. При зовнішньому огляді риси обличчя симетричні, обличчя пропорціональне, нижня третина обличчя відповідає середній і верхній, носогубні складки помірно виражені. При огляді порожнини рота установлено, що верхня зубна дуга має форму напівеліпса, нижня параболи. Прикус прямий. Слизиста оболонка порожнини рота блідо-рожевого кольору, без паталогічних утворень, при дотику не кровоточить, гнійного виділення з зубо-ясеневих жолобках не визначається, оголення шийок зубів не виявлено. Зубна формула: п п п п п пт п п 8 7 6 5 4 3 2 1 / 1 2 3 4 5 6 7 8 п о о п п о п Гігієна порожнини рота за Федоровим - Володкіною 1,1. В 48 зубі визначена велика пломба, що займає 2/3 коронки зуба, в 45 зубі пломба, що відтворює форму коронки. Перкусія зуба різко болісна у вертикальному напрямку. Слизиста оболонка в області 45 зуба злегка гіперемована, незначно болісна при пальпуванні. На рентгенограмі 45 зуба визначається пломбувальний матеріал по ходу всього кореневого каналу. Незначне розширення періодонтальної щілини біля верхівки зуба. Діагноз: загострення хронічного фіброзного періодонтиту 45, втрата жувальної ефективності 28%. Хворій рекомендовано видалити зуб і в подальшому провести протезування мостовидним протезом з опорою на 44 та 45 зуби. Хвора забажала протезуватись металокерамікою, в той же час категорично відмовляється обробляти під протез інтактний 44 зуб. В зв'язку з відсутністю протипоказань, хворій було запропоновано лікування способом безпосередньої стоматологічної імплантації і пояснені позитивні та можливі негативні наслідки пропонованого способу. Хвора була обстежена. В результаті аналізу ортопантомограми за класифікацією U. Lekholm і A. Zarb визначена форма нижньої щелепи та якість кісткової тканини. З можливими наслідками ознайомлена, згоду на операцію отримано. Висновок терапевта: протипоказань для операції немає. Лікування в амбулаторних умовах. 2.04.1997 року операція: бепосередня імплантація гвинтового сапфірового імплантата 3 х 21мм. Хід операції. Під інтралигаментарною анестезією Sol. Ultracaini 2% - 1,8 проведено видалення 45 зуба. Під охолодженням поглибили лунку видаленого зуба до розміру довжини сапфірового імплантату. Видалена кісткова тирса, проведена гвинтова нарізка в кістковому ложе і введено гвинтовий імплантат. Первинна стабілізація імплантату хороша. Верхню частину лунки біля шийки імплантату засипано порошковидною фракцією гідроксилапатиту. Мобілізовано ясеневий край і вшито шовковими швами. Антисептична обробка операційного поля. Потім проведено курс протизапальної лазеротерапії. Хворій дано рекомендації з гігієни порожнини рота, з догляду за імплантатом та дотриманням післяопераційного режиму. 3.04.1997 року. Стан після операції задовільний. Скарги на незначні болі в області височного м'язу при відкриванні рота. При об'єктивному обстеженні визначається: обличчя симетричне, носогубні складки помірно виражені, незначний реактивний післяопераційний набряк та гіперемія слизистої ясенного краю в області оперативного втручання. Гігієна порожнини рота хороша, гігієнічний індекс рівен 1,3. Імплантат стійкий. Шви грунтовні. Туалет післяопераційної рани. Рентгенологічне дослідження: імплантат інтимно стоїть в кістковій тканині. Гвинтова нарізка кістки відповідає гвинтовій різьбі імплантату. Біля шийки імплантату визначається гідроксилапатит. Проведено 6 сеансів лазеротерапії 200мВт/см2 по 15 хвилин з другого по сьомий день. Через приєднаний до голівки імплантати через додаткову насадку світловод передавали лазерний промінь і обробляли межу розподілу імплантат-кісткова тканина, тобто імплантаційне ложе, низькоінтенсивним лазерним випромінюванням. Шви зняті на сьому добу. Слизиста в області імплантату звичайного кольору, набряку не визначається. Імплантат стійкий. З метою нормалізації процесу репарації кісткової тканини в зоні імплатації з восьмої доби режим лазеротерапії змінено на 100мВт/см2 по 15 хвилин з сьомого по чотирнадцятий день. Всього проведено 14 сеансів лазеротерапії. Протезування проведено на 25 добу. Таким чином, завдяки тому, що лазерна установка забезпечена додатковою насадкою з посадочними каналами для світловоду та головки сапфірового імплантату, з'явилась можливість використати оптичні властивості сапфірового імплантату, створивши наскрізний світловод від лазера до межі розподілу імплантат-кісткова тканина, і через світловод передавати лазерний промінь безпосередньо на зазначену межу, включивши імплантат в процес фізіотерапевтичної дії. Завдяки тому, що низькоінтенсивне лазерне опромінювання здійснюють безпосередньо на межу розподілу імплантат-кісткова тканина, забезпечується прискорення обмінних процесів на межі розподілу імплантат-кісткова тканина, пригнічення запальних реакцій, інтенсифікація регенерації тканин. Період фізіологічного спокою між введенням імплантату і протезуванням скорочується майже в 10 разів.
ДивитисяДодаткова інформація
Автори англійськоюKutsevliak Valerii Isaiovych, Litvinov Leonid Arkadiiovych
Автори російськоюКуцевляк Валерий Исаевич, Литвинов Леонид Аркадиевич
МПК / Мітки
МПК: A61C 8/00, H01S 3/02, A61C 19/06
Мітки: хворих, спосіб, дентальними, здійснення, пристрій, стоматологічних, лікування, імплантатами
Код посилання
<a href="https://ua.patents.su/4-44782-sposib-likuvannya-stomatologichnikh-khvorikh-dentalnimi-implantatami-ta-pristrijj-dlya-jjogo-zdijjsnennya.html" target="_blank" rel="follow" title="База патентів України">Спосіб лікування стоматологічних хворих дентальними імплантатами та пристрій для його здійснення</a>
Попередній патент: Похідні 13-(заміщеного тіо)ацетоксимілбеміцину, спосіб їх одержання, інсектицидна композиція і спосіб захисту рослин
Наступний патент: Спосіб для очищення поверхонь від різного роду відкладень та пристрій для його здійснення
Випадковий патент: Цукерка