Спосіб лікування злоякісних епітеліальних пухлин шкіри повік з використанням променевої терапії і кріодеструкції (радіокріогенне лікування)
Номер патенту: 96700
Опубліковано: 10.02.2015
Автори: Єлагіна Вікторія Анатоліївна, Буйко Олександр Сергійович, Сафроненкова Ірина Олексіївна
Формула / Реферат
Спосіб лікування злоякісних епітеліальних пухлин шкіри повік з використанням променевої терапії і кріодеструкції (радіокріогенне лікування), який відрізняється тим, що променеву терапію проводять редукованими дозами (при g-терапії - СВД (37,0±5,8) Гр, при брахітерапії - СВД (288±61,3) гр.), а після закінчення променевої терапії проводять кріодеструкцію при температурі - (90-120)°С.
Текст
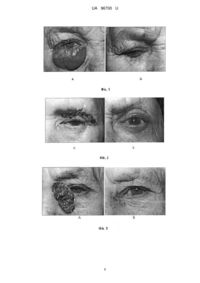
Реферат: Спосіб лікування злоякісних епітеліальних пухлин шкіри повік з використанням променевої терапії і кріодеструкції (радіокріогенне лікування). Променеву терапію проводять редукованими дозами (при -терапії - СВД (37,0±5,8) Гр, при брахітерапії - СВД (288±61,3) гр.), а після закінчення променевої терапії проводять кріодеструкцію при температурі - (90-120)°С. UA 96700 U (54) СПОСІБ ЛІКУВАННЯ ЗЛОЯКІСНИХ ЕПІТЕЛІАЛЬНИХ ПУХЛИН ШКІРИ ПОВІК З ВИКОРИСТАННЯМ ПРОМЕНЕВОЇ ТЕРАПІЇ І КРІОДЕСТРУКЦІЇ (РАДІОКРІОГЕННЕ ЛІКУВАННЯ) UA 96700 U UA 96700 U 5 10 15 20 25 30 35 40 45 50 55 Корисна модель належить до медицини, конкретно до офтальмоонкології, і може бути використана для підвищення ефективності лікування запущених злоякісних епітеліальних пухлин шкіри повік. Актуальність проблеми злоякісних епітеліальних пухлин (ЗЕП) шкіри визначається високими темпами росту у населення більшості країн. Щорічно в світі реєструється від 500 до 900 тисяч нових випадків захворювання і тенденції до зниження цієї патології не спостерігається [Ridky Т.W., 2007; Rubin A.I., Chen E.H., Ratner D., 2005]. Багато в чому це можна пояснити тим, що в Україні, як у багатьох європейських країнах і США, спостерігається тенденція відносного "старіння" суспільства, обумовлена збільшенням частки осіб похилого та старечого віку. Згідно з прогнозом ООН, в Україні, до 2050 року 38,1 % складатимуть особи старше 60 років [Смирнов А., 2004], що, безсумнівно, сприятиме зростанню ЗЕП шкіри повік. На сьогоднішній день, в структурі захворюваності злоякісними новоутвореннями населення України ЗЕП шкіри знаходяться на першому місці серед чоловічого населення (22,8 %) і на другому, після раку молочної залози, у жінок (18,6 %) [З.П. Федоренко, А.К. Гайсенко, Л.О. Гулакта ін., 2011]. Питома вага ЗЕП шкіри повік складає 65-75 % серед усіх злоякісних пухлин органу зору [А.В. Важенин, 2006; А.Ф. Бровкина та ін., 2002; А.И. Пачес, 2013]. У лікуванні пухлин шкіри повік є певні особливості. Поряд з дотриманням головних принципів онкології - радикальності і абластики, необхідно збереження основних функцій повік захисної, сльозовідвідної і косметичної. Нехтування цими принципами призводить до неадекватного лікування і, як наслідок - до рецидивів та необхідності проведення операцій. На сьогоднішній день, в Україні основними способами лікування ЗЕП шкіри повік залишаються хірургічний, променевий і кріогенний методи. За кордоном в основному використовують хірургічний метод в різних модифікаціях (Mohs Micrographic Surgery і Frozen Section Controlled Excision). Цей "золотий" стандарт лікування передбачає хірургічне висічення з гістологічним підтвердженням повного видалення пухлини по ходу операції, і, при необхідності, одномоментної пластики створеного дефекту. Однак ці операції вимагають спеціальних інструментів та обладнання, підготовки хірургів зі знанням патоморфології, трудомісткі (тривалість операції до 5 годин) і вельми дорогі. Частота рецидивів при таких операціях складає від 0,0 % до 4,0 % [Conway R.M., Themel S., Holbach L.M., 2004; Hamada S., Kersey Т., Thaller V.Т., 2005; Pompucci A., G. Rea, E. Farallo et al., 2004; Ridky T.W., 2007; Rubin A.I., Chen E.H., Ratner D., 2005]. В Україні подібний метод, в силу певних причин, не застосовується. При традиційній хірургії, яка в зарубіжних публікаціях іменується "польовою" терапією частота рецидивів становить від 7,9 % до 25,0 %, що робить її мало прийнятною для лікування ЗЕП шкіри повік [Cook B.E., Bartley G.B., 2001]. Частота рецидивів при променевій терапії (ПТ) ЗЕП шкіри повік складає від 4,7 % до 6,4 % [Berman A.T., Rengan R., Tripuraneni P., 2009; Hulyalkar R., Rakkhit Т., Garcia-Zuazaga J., 2011; Kwan W. et al., 2004]. Однак, застосування її в офтальмоонкології, на сьогоднішній день обмежується віком пацієнтів. Вона не рекомендована для осіб молодше 60 років, у зв'язку з її канцерогенним потенціалом і низьким критерієм прогнозу віддалених естетичних результатів. При локалізації пухлини в області верхньої повіки і внутрішнього кута очної щілини застосування ПТ небезпечно у зв'язку з можливим розвитком ускладнень (формування грубих рубців, що сприяють деформації повік, облітерація сльозових канальців, дистрофія рогівки, променева катаракта та ін.). Розвиток радіорезистентності пухлинних клітин до променевого впливу і небезпека важких ушкоджень навколишніх здорових тканин обмежують можливість проведення повторних сеансів радіотерапії. Незручності представляють і тривалість лікування, що триває кілька тижнів. Вищеназвані недоліки відсутні при кріодеструкції (КД), хоча ефективність цього методу незначно відрізняється від хірургічного та променевого, складаючи 94-99 % [Буйко А.С., 2009; Ahlgrimm-Siess V., Horn M., Koller S., et al., 2009; Bernardeau K., Derancourt C., Cambie M. et al., 2000; Bushmann W., 2002; Goncalves J.C., 2009;Kokoszka A., Scheinfeld N., 2003]. Утворений в результаті КД рубець - м'який, еластичний, візуально мало відрізняється від навколишньої здорової шкіри, що забезпечує високі функціональні та косметичні результати, що дає можливість багаторазових повторних впливів у разі рецидивів пухлини після будь-якого способу лікування. Частота рецидивів при цьому методі лікування становить від 3,8 % до 5,1 % [Буйко А.С., 2009; Ahlgrimm-Siess V. et al., 2009; Bushmann W., 2002]. Разом з тим, в літературі є відомості, що при пухлинах більше 10 мм в діаметрі ефективність кріовтручання знижується до 82-84 % [Fraunfelder F.T., Zacarian S.A., Wingfield D.Z. et al., 1984]. Інфільтративний ріст або проростання пухлини в орбіту, очне яблуко, спайки повік є 1 UA 96700 U 5 10 15 20 25 30 35 40 45 50 протипоказанням до кріодеструкції і вимагають радикального хірургічного втручання - часткової або повної екзентерації орбіти. На сьогоднішній день, в літературі є повідомлення про комбіноване лікуванні запущених ЗЕП шкіри повік. Метод полягає в проведенні передопераційної ПТ з наступним хірургічним видаленням пухлини [Пачес А.И., 2013]. Частота рецидивів при такому впливі на пухлину становить 3,5 %. При цьому сумарна вогнищева доза (СВД) передопераційного опромінення зберігається загальноприйнятою (40-60 Гр), що не виключає виникнення ускладнень властивих для ПТ, а подальше висічення тканини пухлини часто вимагає широких реконструктивних операцій. Відомі способи лікування ЗЕП шкіри шляхом проведення ПТ в умовах гіпотермії з метою підвищення їх чутливості до променевого впливу. Одні автори охолоджували пухлину безпосередньо перед кожним сеансом опромінювання шляхом кріовпливу паром азоту при температурі 0 - (- 5)°С (патент РФ № 2056876, 1996), а інші - до температури заморожування (патент РФ №. 225783, 2004). При цьому СВД ПТ залишається загальноприйнятою, тобто 60-65 Гр. Використовуючи такий спосіб лікування, вдалося досягти повної регресії пухлини у 90,497 % пацієнтів, а рецидиви спостерігалися в 5,3-10,5 % випадків [Пачес А.И., 2013; Пустынский И.Н., 2006]. Незважаючи на хороші результати лікування, дані методики мають ряд недоліків. Так, у всіх випадках гіпотермія здійснювалася перед кожним сеансом променевої дії. Кількість кріопроцедур становило від 4 до 20, а як відомо, після кріовпливу виникає набряк як самої пухлини, так і оточуючих тканин. Це, з одного боку, ускладнює контроль стану новоутворення, а з іншого - викликає у хворого додатковий стрес, супроводжуючий будь-яку медичну маніпуляцію. Все це сприяє емоційному напруженню, викликає фізичні і естетичні незручності. Крім того, застосовувана СВД ПТ зберігається традиційною, складаючи 60-65 Гр, що не виключає ускладнень, характерних для ПТ. В основу корисної моделі поставлено задачу удосконалення способу лікування запущених ЗЕП шкіри повік шляхом проведення кріодеструкції за рахунок чого зруйнування пухлини набувається з максимальним збереженням оточуючих здорових тканин що дає можливість багаторазових повторних впливів у разі рецидивів пухлини… Поставлена задача вирішується способом лікування запущених ЗЕП шкіри, що полягає у використовуванні променевої терапії і кріодеструкції (радіокріогенне лікування), згідно з корисною моделлю лікування проводять поетапно наступним чином: на першому етапі застосовується променева терапія у вигляді γ-терапії апаратом "Агат С" з джерелом випромінювання Со 60, РД 2-2,5 Гр, СВД (34,6±5,8) Гр або брахітерапії з джерелом випромінювання стронцій - 90 + ітрій-90, РД 40 ГР, СОД (288±61,3) Гр. Після закінчення ПТ, на другому етапі, проводиться кріодеструкція пухлини. Кріодеструкція здійснюється за допомогою кріопристрою на основі балонно-дросельної мікрокріогенної системи при температурі - (90-120) °С. Експозиція кріовпливу залежить від об'єму тканини пухлини, її локалізації, розмірів робочого наконечника кріопристрія, тиску хладоагента і визначається за спеціально розробленими номограмами [А.С. Буйко, Е.Я. Карповский, И.А. Сафроненкова и др., 1991]. Пропонований спосіб полягає в тому, що попередня променева терапія сприяє зміні Тстатусу захворювання за рахунок зменшення, в тій чи іншій мірі, розмірів і інвазії пухлини, а КД дозволяє максимально зберегти залишивши здорові тканини і каркас структур повік, сльозові шляхи (якщо останні не були залучені в пухлинний процес) без ризику переносу клітин пухлини у здорові області. Технічний результат, який може бути отриманий при реалізації корисної моделі, полягає в тому, що застосування КД з попередньою ПТ дозволяє поширити показання для органозберігаючого лікування хворих із запущеними ЗЕП шкіри повік і тим самим уникнути операцій, що калічать, у 44,7 % випадках. При цьому дозволяє отримати досить хороший функціональний і естетичний результат, що покращує якість життя хворих ЗЕП шкіри повік. Практична реалізація цього способу можлива в умовах як стаціонару, так і амбулаторно. Причинно-наслідкові зв'язки зазначені в таблиці. 2 UA 96700 U Таблиця Причина 1. Проведення ПТ у редукованих дозах Наслідок дозволяє знизити сумарну дозу опромінювання в 1,5-2 рази порівняно з променевим впливом в чистому вигляді і уникнути ускладнень 2. Застосування КД при температурі - (90дозволяє максимально зберегти залишивши 120)°С з попередньою ПТ у вигляді γ-терапії здорові тканини і каркас структур повік, сльозові РД 2-2,5 Гр, СВД (34,6±5,8) Гр або брахітерапії шляхи (якщо останні не були залучені в РД 40 ГР, СВД (288±61,3)Гр пухлинний процес) без ризику переносу клітин пухлини у здорові області. 3. Поетапне лікування дозволяє поширити показання для органозберігаючого лікування хворих із запущеними ЗЕП шкіри повік і тим самим уникнути операцій, що калічать, в 44,7 % випадках. Радіокріогенний вплив на пухлину забезпечує можливість повторного застосування лікування в разі рецидиву, дозволяє отримати достатньо хороший функціональний і естетичний результат, що покращує якість життя хворих ЗЕП шкіри повік. 5 10 15 20 25 30 35 Переваги розробленого способу лікування хворих на ЗЕП шкіри повік складаються з того, що досягається можливість поширити показання для органозберігаючого лікування, зменшити число рецидивів, отримати хороший функціональний і естетичний результат і поліпшити якість життя хворих ЗЕП шкіри повік. Спосіб здійснюють наступним чином. На першому етапі лікування проводилась ПТ у вигляді γ-терапії апаратом "Агат С" з джерелом випромінювання Co 60, РД 2-2,5 Гр, СВД (37,0±5,8) Гр або брахітерапії з джерелом випромінювання стронцій -90 + ітрій-90, РД 40 ГР, СВД (288±61,3) Гр. Брахітерапія проведена 57 хворим з ураженням інтермаргінального краю і хряща повік та при площинному характеру росту пухлини. У 301 пацієнта з вузловим і виразковим типом новоутворення застосована γтерапія. Величина СОД залежала від реакції пухлини на опромінювання. ПТ закінчували при зменшенні розмірів новоутворення і періфокального запалення тканин. Це дозволяло більш точно визначити межі пухлини і поліпшити проведення КД. На другому етапі лікування під місцевою, а при розповсюдженні пухлини в передній відділ орбіти, під внутрішньовенною анестезією, проводилась КД за допомогою кріопристрою на основі балонно-дросельної мікрокріогенної системи при температурі - (90-120)°С. При розповсюдженні пухлини в передній відділ орбіти, особливість методики КД полягала у введенні робочого наконечника кріопристрою в тканину пухлини. Обсяг зони заморожування контролювався візуально і пальпаторно. Око під час КД відтісняли від пухлини і захищали скляним шпателем. Експозиція кріовпливу залежала від обсягу пухлини, її локалізації, розмірів робочого наконечника кріопристрою, тиску хладоагента і визначалася за спеціально розробленими номограмами [А.С. Буйко, Е.Я. Карповский, И.А. Сафроненкова и др., 1991]. При великих розмірах пухлини КД проводилася послідовно з декількох позицій, так щоб зони заморожування перекривали один одного, до досягнення проморожування всієї пухлини. Таким чином, як видно із проведеного аналізу, кінцева мета корисної моделі забезпечується сукупністю істотних відмінних ознак. Клінічні випробування проводилися у відділенні мікрохірургічного лікування хворих на новоутворення органа зору ДУ "Інститут очних хвороб і тканинної терапії ім. В.П.Філатова АМН України". Усього під спостереженням перебувало 590 пацієнтів на ЗЕП шкіри повік. Запропонований спосіб лікування задавнених ЗЕП шкіри повік пояснюється прикладами: Приклад 1. Пацієнтка Б.,(Фіг. 1.) 69 років, історія хвороби № 223384. Діагноз: праве око - рак шкіри нижньої повіки з проростанням в хрящ, кон'юнктиву і передній відділ орбіти, Т3а N0 М0. Хворіє більше 8 років, не лікувалася. При зверненні в Інститут Філатова в 2008 році, нижня повіка правого ока зруйнована пухлиною уздовж всього повільного краю. Пухлина проростає тарзальний хрящ, кон'юнктиву повіка та склепіння практично до склери і формує в м'яких 3 UA 96700 U 5 10 15 20 25 30 35 40 45 50 55 60 тканинах нижньої повіки і передньому відділі орбіти щільний, нерухомий вузол. Загальні розміри пухлинного конгломерату 35 × 25 × 20 мм (Фіг. 1 А). Патогістологічний висновок № 867-86/08: залозиста базаліома шкіри. Проведено курс радіокріогенного лікування: телегаматерапія, РД = 2,5 Гр, СВД = 40 Гр з наступною кріодеструкцією пухлини (Р = 135-125 атм, експозиція (t) = 6 хв. 30 сек + 5 хв. 15 сек + 6 хв. 40 сек + 5 хв.). Отримано часткову резорбцію пухлини із зменшенням її розмірів. Ускладнень не було. Через 3 і 6 місяців проведено додаткову кріодеструкцію залишкових вузлів пухлини. Результат лікування: повна резорбція пухлини нижньої повіки і орбіти з формуванням еластичного, м'якого, недеформуючого рубця; недостатність нижньої повіки. Лагофтальма немає, рогівка прозора, сферична. Ускладнень в процесі лікування не відзначалося (Фіг. 1 Б). Термін спостереження: 6 років безрецидивного перебігу. Коментарі: первинний стан нижньої повіки з карциноматозним ураженням шкіри, кон'юнктиви і м'яких тканин орбіти вимагало радикальної операції - часткової екзентерації орбіти з блефароррафією. Застосований спосіб радіокріогенного лікування і поетапної кріодеструкції залишкових вузлів пухлини - дозволив уникнути операції, що калічить, домогтися повної резорбції пухлини із збереженням функцій і максимально можливої естетики органу зору. Приклад 2. Пацієнтка X., 59 років, (Фіг. 2), історія хвороби № 120839-6. Діагноз: ліве око - рак шкіри верхньої повіки і брови з проростанням в підлеглі м'які тканини, Т3 N0 М0. Анамнез: вперше звернулася в Інститут Філатова 16.03.2004 зі скаргами на наявність повільно зростаючого новоутворення на верхньому повіки лівого ока, що з'явився 3 роки тому. Не лікувалася. В 2001 г перенесла гостре порушення мозкового кровообігу (ГПМК), внаслідок чого розвинувся частковий парез лівого лицьового нерва. При надходженні у відділення офтальмоонкології: шкіра верхньої повіки вражена великою виразковою площинною пухлиною, що розповсюджується вздовж основи повіки і переходячи на підбрівну ділянку, брову, частково скроневу область, інвазує підлеглі м'які тканини. В області чола є ділянка саморубцювання пухлини. Площа пухлини 35 × 25 × 10 мм. Верхня повіка ригідна, лагофтальм 2 мм (Фіг. 2 А). Патогістологічний висновок № 93508-9: базаліома шкіри на тлі вираженого запалення. Проведено курс радіокріогенного лікування: телегаматерапія РД = 2,5 Гр, СВД = 35 Гр з наступною кріодеструкцією пухлини (Р = 135-125 атм, експозиція (t) = 6 хв. 30 сек + 5 хв. 15 сек + 6 хв. 40 сек + 5 хв.). Ускладнень не було. Результат лікування: повна резорбція пухлини верхньої повіки і брови з формуванням м'якого, недеформуючого рубця. Ускладнень в процесі лікування не відзначалося (Фіг. 2 Б). Термін спостереження: 9 років, рецидивів не спостерігалося. Коментарі: традиційне хірургічне лікування передбачало широке висічення пухлини верхньої повіки і брови з одномоментним закриттям дефекту вільним шкірним клаптем і блефароррафією. Радіокріогенне лікування дозволило уникнути тривалої операції, яка калічить, під загальним наркозом, що важливо для даної пацієнтки, яка перенесла ГПМК. Була отримана повна резорбція пухлини повіки і брови після одного курсу лікування з максимально можливим збереженням естетики органу зору. Редукований курс телегаматерапії дозволив уникнути променевих ускладнень (променевої атрофії шкіри повік, кератопатії). Приклад 3. Пацієнтка Б.,74 лет, (Фіг. 3) історія хвороби № 225228. Діагноз: ліве око - рак шкіри внутрішнього кута повік і ската носа, Т3 N0 M0. Анамнез: вперше звернулася до Інституту Філатова 13.03.2008 зі скаргами на наявність повільно зростаючого новоутворення на нижній повіці лівого ока, що з'явилося 7 місяців тому. Не лікувалася. При надходженні до інституту: широке вузлове виразкове новоутворення шкіри внутрішнього кута повік і ската носа лівого ока з інвазією підлеглих тканин. На поверхні пухлини - вологий некроз тканин; мається також виражене перифокальне запалення шкіри з її набряком і гіперемією. Загальні розміри пухлинного конгломерату 20 × 35 × 12 мм (Фіг. 3А). Патогістологічний висновок № 1185-6/08: плоскоклітинний рак шкіри на тлі вираженого запалення. Лікування: радіокріогенне лікування на область пухлини внутрішнього кута повік і ската носа, РД = 2,5 Гр, СВД = 35 Гр з наступною кріодеструкцією пухлини (Р = 130 атм, експозиція (t) = 3 хв. + 3 хв. 20 сек. Ускладнень не було. Результат лікування: повна резорбція пухлини шкіри внутрішнього кута повік і ската носа з формуванням м'якого, злегка стягуючого рубця; частковий виворіт внутрішньої 1/3 нижньої 4 UA 96700 U 5 10 15 20 25 30 35 повіки, сльозовідведення не порушено. Ускладнень в процесі лікування не відзначалося (Фіг. 3Б). Термін спостереження: 5 років, рецидивів не було. Коментарі: традиційне хірургічне лікування передбачало широке висічення пухлини внутрішнього кута повік і ската носа з одномоментним закриттям дефекту вільним шкірним клаптем. Радіокріогенне лікування - променева терапія і кріодеструкція - дозволило уникнути операції, що калічить. Була отримана повна резорбція пухлини повіки і брови після одного курсу лікування з максимально можливим збереженням функцій повік і естетики органу зору. Редукований курс телегаматерапії дозволив уникнути променевих ускладнень (променевої атрофії шкіри повік, кератопатії). Сльозовідведення не було порушено. Приклад 4. Пацієнтка К., 83 років, (Фіг. 4, А- до лікування; Б - після лікування через 4 місяця), історія хвороби № 162217. Діагноз: ліве око - рак шкіри зовнішнього кута повік, верхньої повіки і брови з інвазією підлягаючих м'яких тканин, Т3 N0 M0. Анамнез: вперше звернулася до Інституту Філатова 29.09.2005 зі скаргами на наявність повільно зростаючого новоутворення в зовнішньому куті повік лівого ока, що з'явилося кілька років тому. Не лікувалася. Клінічний опис: виразка пухлини шкіри зовнішнього кута повік, зовнішньої 1/3 верхньої повіки і брови з частковим руйнуванням тканин і проростанням в дерму. Загальні розміри пухлини 25 × 15 × 5 мм. Патогістологічний висновок № 255-6: базальноклітинний рак шкіри. Лікування: 30.0918.10.2005: курс телегаматерапії на ділянку пухлини зовнішнього кута повік, РД = 2,5 Гр, СВД = 25 Гр з подальшою кріодеструкцією пухлини (Р = 115 атм, експозиція (t) = 1 хв. 30 сек). Ускладнень не було. Результат лікування: повна резорбція пухлини зовнішнього кута повік з формуванням еластичного, м'якого, недеформуючого рубця; мадароз повік в зовнішній половині. Лагофтальма немає, рогівка прозора, сферична. Ускладнень в процесі лікування не відзначалося. Термін спостереження: 5 років безрецидивного перебігу. Коментарі: первинний стан пухлини вимагало радикальної операції - висічення пухлини зовнішнього кута повік з висіченням всіх шарів верхньої повіки в зовнішній половині з одномоментною пластикою дефекту вільним шкірним клаптем і подальшим відновленням каркасу і кон'юнктиви верхньої повіки. Застосований спосіб радіокриогенного лікування дозволив уникнути операції, що калічить, домогтися повної резорбції пухлини повік за 1 курс лікування із збереженням функцій і максимально можливої естетики органу зору. Редукований курс телегаматерапії дозволив уникнути променевих ускладнень (променевої атрофії шкіри повік, кератопатії, ускладненої катаракти). 5-річне диспансерне спостереження не виявило рецидивів або продовженого росту пухлини, що вказує на високу ефективність і безпеку використовуваного методу. Таким чином, як доведено, запропонований спосіб дозволяє поліпшити ефективність лікування хворих на ЗЕП шкіри повік. 40 ФОРМУЛА КОРИСНОЇ МОДЕЛІ 45 Спосіб лікування злоякісних епітеліальних пухлин шкіри повік з використанням променевої терапії і кріодеструкції (радіокріогенне лікування), який відрізняється тим, що променеву терапію проводять редукованими дозами (при -терапії - СВД (37,0±5,8) Гр, при брахітерапії СВД (288±61,3) гр.), а після закінчення променевої терапії проводять кріодеструкцію при температурі - (90-120)°С. 5 UA 96700 U 6 UA 96700 U Комп’ютерна верстка Л. Литвиненко Державна служба інтелектуальної власності України, вул. Урицького, 45, м. Київ, МСП, 03680, Україна ДП “Український інститут промислової власності”, вул. Глазунова, 1, м. Київ – 42, 01601 7
ДивитисяДодаткова інформація
Автори англійськоюBuiko Oleksandr Serhiiovych
Автори російськоюБуйко Александр Сергеевич
МПК / Мітки
МПК: A61N 5/00, A61B 18/02
Мітки: лікування, спосіб, променевої, епітеліальних, терапії, кріодеструкції, радіокріогенне, пухлин, використанням, повік, шкіри, злоякісних
Код посилання
<a href="https://ua.patents.su/9-96700-sposib-likuvannya-zloyakisnikh-epitelialnikh-pukhlin-shkiri-povik-z-vikoristannyam-promenevo-terapi-i-kriodestrukci-radiokriogenne-likuvannya.html" target="_blank" rel="follow" title="База патентів України">Спосіб лікування злоякісних епітеліальних пухлин шкіри повік з використанням променевої терапії і кріодеструкції (радіокріогенне лікування)</a>
Попередній патент: Спосіб прогнозування рецидиву злоякісних епітеліальних пухлин шкіри повік з проростанням у передній відділ орбіти за допомогою комп’ютерної томографії
Наступний патент: Стріловий кран з урівноваженою стріловою системою
Випадковий патент: N-(4-трифлюорометилфеніл)-4-гідрокси-2,2-діоксо-1н-2l6,1-бензотіазин-3-карбоксамід, який виявляє анальгетичну активність