Спосіб діагностики аерофагії та функціональної шлункової диспепсії
Номер патенту: 81742
Опубліковано: 10.07.2013
Автори: Мелащенко Сергій Григорович, Кізлова Наталія Миколаївна, Ляховченко Наталія Анатоліївна
Формула / Реферат
Спосіб діагностики аерофагії та функціональної шлункової диспепсії шляхом мультиканального інтралюмінантного імпеданс-моніторингу, який відрізняється тим, що реєструють кількість епізодів заковтувань повітря та заковтувань з миттєвим зригуванням до та після прийому стандартизованого сніданку протягом 195 хв. моніторингу і при реєстрації феномену заковтування повітря з закриттям нижнього стравохідного сфінктера та рикошетним негайним відригуванням повітря зі стравоходу діагностують аерофагію, а при надмірному заковтуванні повітря у шлунок більше 25 разів - функціональну шлункову диспепсію.
Текст
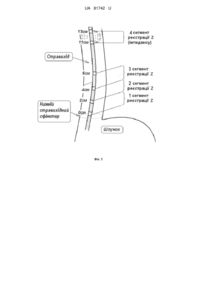
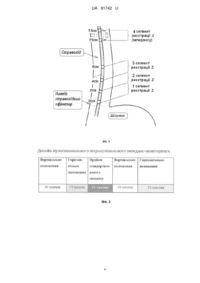
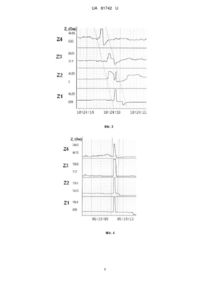
Реферат: UA 81742 U UA 81742 U 5 10 15 20 25 30 35 40 45 50 55 60 Корисна модель належить до медицини, зокрема до гастроентерології, і може бути використана для діагностики аерофагій, функціональної шлункової диспепсії та розмежування їх з гастроезофагеальною рефлюксною хворобою. На сьогоднішній день немає проблем з діагностикою органічних уражень верхніх відділів шлунково-кишкового тракту - стравохід Барретта, ерозивні гастродуоденопатії, рак різної локалізації - вони чітко візуалізуються за допомогою фіброезофагогастродуоденоскопії (ФЕГДС), рентгеноскопічного обстеження. Проте функціональні захворювання - функціональна шлункова диспепсія (ФШД), аерофагія, надмірна невизначена відрижка, функціональні нудота та блювання, румінаційний синдром - в основному діагностують шляхом виключення органічних уражень та аналізом тривалості скарг та їх характеру. Водночас подібна проблема існує з неерозивною гастроезофагеальною рефлюксною хворобою (НЕРХ), яка спостерігається більше ніж у 70 % хворих і при якій відсутні ураження слизової оболонки, а діагноз встановлюється на підставі оцінки частоти виникнення типових (печія, зригування) та позастравохідних скарг (болі в грудній клітці, напади астми, афонія і т. ін.). Тобто ключове значення в діагностиці НЕРХ та ФШД віддається оцінці суб'єктивної симптоматики. Але при цьому досить часто спостерігається одночасне існування скарг, які характерні для гастроезофагеального рефлюксу та шлункової диспепсії. В частини пацієнтів з ФШД, незважаючи на відсутність скарг на печію, реєструють патологічний рефлюкс. Тобто існує клінічна ситуація, коли доволі важко розмежувати ці недуги. Пропонується декілька способів вирішення даної проблеми. Один із способів це проведення внутрішньопорожнинного рН-моніторингу нижньої третини стравоходу з метою об'єктивної оцінки інтенсивності гастроезофагеального рефлюксу, який полягає у підрахунку хвиль падіння показників рН нижче порогового рівня 4 од., кислотної експозиції при різних позиціях тіла протягом 24 годин [DeMeester TR, Wang СІ, Wernly JA, Pellegrini CA, Little AG, Klementschitsch P, Bermudez G, Johnson LF, Skinner DB. Technique, indications, and clinical use of 24 hour esophageal pH monitoring // J. Thorac. Cardiovasc. Surg.-1980. - V. 79. - № 5. - P. 656-670]. Недоліком способу є необхідність тривалого трансназального зондування, що намагаються покращити шляхом проведення 3-и годинних моніторингів замість 24-х годинних [Чернобровий В'ячеслав Миколайович, Колісник Сергій Петрович, Заїка Сергій Володимирович. Спосіб експресдіагностики та контролю лікування гастроезофагеальної рефлюксної хвороби. Пат. № 13105 від 15.03.2006, Бюл. № 3, 2006 р.]. Проте, даний спосіб діагностики має певні недоліки, такі, як неможливість оцінки газових подій - зригування та заковтування повітря, що є важливою складовою симптоматики функціональних розладів. Спосіб рН-моніторингу лише підтверджує наявність НЕРХ, таким чином виключаючи наявність ФШД та інших хвороб. При цьому чутливість діагностики НЕРХ не перевищує 80 %. Найбільш близьким за технічною суттю та результатом, що досягається, до об'єкта, який заявляється, є проведення добового мультиканального інтралюмінального імпедансмоніторингу (МІІ-М) [Conchillo J.M. Air swallowing, belching, acid and non-acid reflux in patients with functional dyspepsia /J. M. Conchillo, M. Selimah, A. J. Bredenoord, M. Samsom, A. J. P. M. Smout // Alim. Pharm. Ther.-2007. - V. 53. - P. 965-971]. Постійний запис імпедансу в декількох точках нижньої та середньої третини стравоходу дозволяє відслідковувати транзит повітря в антеро- та ретроградному напрямках і таким чином констатувати заковтування повітря та зригування. Помічено, що хворі на ФШД помітно частіше заковтують повітря ніж здорові особи. Недоліками даного способу є: 1) необхідність трансназального зондування впродовж 24 годин; 2) відсутність кількісних критеріїв розмежування ФШД від НЕРХ та інших захворювань; 3) відсутність якісних ознак аерофагії, як окремої нозологічої форми. В основу корисної моделі "Спосіб діагностики аерофагії та функціональної шлункової диспепсії" поставлено задачу: на основі запропонованих кількісних показників заковтування повітря та характерних змін самих ковтків після проведеного 3½-ю годинного МІІ-М підвищити якість діагностики ФШД, аерофагії та надмірної невизначеної відрижки. Ключове значення в діагностиці має МII-М, за допомогою якого проводилось спостереження у часі з використанням електродів з нержавіючої сталі, розміщених на зонді діаметром 1,5 мм (ПE-2pH-4R). Сусідні електроди утворювали пари, між яким пропускався високочастотний струм з частотою 1000 Гц та силою току 5 мкА. Замір напруги в цьому електричному ланцюзі, давав змогувизначити супротив - імпеданс (Z). Комутатор реєструючого пристрою почергово переключався на 4 сегменти замірів з дискретністю 100 разів за секунду. Розташування сегментів реєстрації Z відносно нижнього стравохідного сфінктера (НСС) стравоходу відображено на Фіг. 1. - Z1 - канал - 1 см від НСС; Z2 - канал - 3 см; 23 - канал - 5 см; 24 - канал 12 см від НСС. В дослідженні використовувалась комп'ютерна система рН-моніторингу - ацидогастрограф AF-2pH-4R (TOB "Старт", м. Вінниця). 1 UA 81742 U Зонд вводиться натщесерце через нижній носовий хід до розташування першого електроду на рівні НСС, місце розташування якого визначалось за наступною формулою: L 45 H 175 / 4 (см), 5 10 15 20 25 30 35 40 45 50 55 60 де L - відстань від краю ніздрі пацієнта (см); H - зріст пацієнта (см). Протягом 30 хвилин реєструють рН у вертикальному положенні пацієнта та 15 хв. - у горизонтальному положенні (базальна фаза кислотоутворення). Після чого пацієнт снідає (прийом впродовж 15 хв. стандартизованого сніданку (Мафін з чорною смородиною та 200 мл кави американо з цукром [McDonald's] - 507 кКал, 300 мл об'єму, вуглеводів 72 г, жирів 27 г, білка 6 г). Далі моніторинг продовжується у вертикальному положенні протягом 1 години та у горизонтальному положенні протягом 75 хвилин. Загальний час дослідження становить 3 години 15 хвилин (Фіг. 1). Поставлена задача вирішується способом, що передбачає мультиканальний інтралюмінантний імпеданс-моніторинг, в якому, згідно з корисною моделлю, реєструють кількість епізодів заковтувань повітря та заковтувань з миттєвим зригуванням до та після прийому стандартизованого сніданку протягом 195 хв. моніторингу і при реєстрації феномену заковтування повітря з закриттям нижнього стравохідного сфінктера та рикошетним негайним відригуванням повітря зі стравоходу діагностують аерофагію, а при надмірному заковтуванні повітря у шлунок більше 25 разів - функціональну шлункову диспепсію. Спосіб здійснюється таким чином, який передбачає оцінку результатів МІІ-М з визначенням газових рефлюксів та заковтування повітря. Критерії "газових подій": 1) ковток повітря антероградне просування рідинного болюсу по стравоходу з одночасним підйомом імпедансу понад 1 кОм над базальним рівнем, у дистальному Z-каналі (№ 1) (Фіг. 3); 2) рефлюкс - швидкий підйом імпедансу (3 кОм/с) в 2-х і більше Z-каналах з амплітудою понад 5 кОм та розповсюдженням в ретроградному напрямку (Фіг. 4); 3) "змішана подія" - ковток повітря на проходить у шлунок, натикаючись на замкнутий НСС, після чого миттєво відбувається зригування його в ретроградному напрямку -«рикошет" (Фіг. 5). До уваги не приймаються газові події, які відбуваються безпосередньо при вживання їжі. Дана методика діагностики аерофагії та функціональної шлункової диспепсії виконувалася нами в клініко-діагностичній гастроентерологічній лабораторії Вінницького національного медичного університету ім. М.І. Пирогова протягом 2009-2012 років і її апробовано на 84 пацієнтах. 32 особи (11 чоловіків та 21 жінка середнього віку 41,38+2,66 років) страждали на ФШД. 36 осіб (18 чоловіків та 18 жінок середнього віку 46,00+2,80 років) мали верифікований клінічний діагноз НЕРХ. 16 осіб (8 чоловіків та 8 жінок середнього віку 40,38+4,42 років) являли собою змішаний контингент, який складався з 7 осіб з клінічним діагнозом аерофагії, 5 хайлітозом, 6 без жодних гастроентерологічних скарг. Критеріями встановлення діагнозів ФШД, аерофагії, невизначеної надмірної відрижки були положення Римського консенсусу IIІ (2006 р) з діагностики та лікування функціональних захворювань органів травлення. Критерієм встановлення діагнозу ГЕРХ були положення Монреальського консенсусу (2005 р.), а також виконання водночас з МII-М внутрішньостравохідного рН-моніторингу за методикою Чернобрового В.М з співавторами [Чернобровий В'ячеслав Миколайович, Колісник Сергій Петрович, Заїка Сергій Володимирович. Спосіб експрес-діагностики та контролю лікування гастроезофагеальної рефлюксної хвороби. Пат. № 13105 від 15.03.2006, Бюл. № 3, 2006 р.]. Підтвердженням діагнозу НЕРХ була реєстрація більше 6-ти епізодів рефлюксу з рН < 4 од. за період спостереження. В таблиці 1 наведені результати цих підрахунків. Очевидним був факт того, що при НЕРХ кількість рефлюксів була достовірно вищою (р < 0,01) ніж в групах ФШД та інших захворювань: медіана 10,5 проти 3,0 та 1,0 відповідно. Критеріями виключення пацієнтів із дослідження були: вік до 15 років або після 80 років, вагітність та лактація. В нього не включалися пацієнти, які перенесли резекцію шлунка, стравоходу, підшлункової залози або ваготомії, пластику стравоходу, які мали синдром Золлінгера-Еллісона, неспецифічний виразковий коліт та хворобу Крона у активній фазі, хронічну серцеву недостатність вище ШФК за NYHA, хронічні захворювання нирок з ШКФ < 30 мл/хв., легеневу недостатність вище II ст., явища печінкової енцефалопатії вище II ст., портальної гіпертензії II-IV ст. за Baveno. У хворих на ФШД ковтків повітря було вірогідно більше ніж у решти хворих - медіана 40,5 проти 20,0 при НЕРХ та 19,5 при аерофагії та інших. Співставлення шляхом статистичного аналізу цих даних дає змогу стверджувати, що запропонована нами методика може бути використана як спосіб діагностики функціональної шлункової диспепсії. Наступним етапом дослідження було встановлення інформативності підрахунку кількості ковтків повітря за допомогою визначення AUC (area under curve) ROC-кривої (receiver operator 2 UA 81742 U 5 10 15 20 25 characteristic) та розрахунку "найкращої точки відсікання" (the best cut-off point) (Фіг. 6). AUC ROC дорівнювала 0,673 [ДІ 95 % 0,548 0,798; P < 0,0066]), тобто відповідала методам з помірною інформативністю. У разі наявності під час 3-х годинного МII-М більше 25 ковтків з повітрям, чутливість даної методики становить 68,75 %, специфічність - 65,38 % (Фіг. 6). Цікавим був факт, що кількість газових рефлюксів у всіх групах достовірно не відрізнялась (див. Таблицю 1), але детальний аналіз всіх імпедансограм показав, що "змішана подія" - ковток повітря з негайним зригуванням - "рикошетом" (Фіг. 5) практично не зустрічається при НЕРХ - 3 епізоди у 3-х хворих, та при ФШД - 3 епізоди у 2-х хворих. В той же час, серед хворих, де домінувала скарга на відрижку повітрям (попередній діагноз "аерофагія") він неодноразово (3 та більше) спостерігався у 4 пацієнтів з 7-ми. Всього зареєстровано 17 епізодів - вірогідно більше ніж в клінічних групах НЕРХ та ФШД (р < 0,05). Дане явище відповідає клінічній ситуації "супрагастральної відрижки", яка є специфічним феноменом, що відмежовує справжню аерофагію від надмірної невизначеної відрижки. Таким чином, серед наших хворих справжня аерофагія була в 4-х пацієнтів, а надмірна невизначена відрижка - в 3-х. Отже, запропонована корисна модель "Спосіб діагностики аерофагії та функціональної шлункової диспепсії" є методикою діагностики даних захворювань шлунка, оскільки показники отримані протягом дослідження тривалістю 3 години 15 хвилин є більш достовірними для подальшого використання та розмежувань від інших захворювань шлунково-кишкового тракту. Суть корисної моделі полягає в покращенні завдяки декільком прийомам: 1) заміну тривалого 24-х годинного моніторингу на 3½-ю годинний; 2); 3) реєстрації звичайного заковтування повітря та заковтування з миттєвим зригуванням з-за закритого нижнього стравохідного сфінктеру, що дозволяє діагностувати аерофагію та відрізняти її від надмірної невизначеної відрижки та ФШД. Отже, запропонована методика "Спосіб діагностики аерофагії та функціональної шлункової диспепсії" дає можливість швидко (протягом 3 год. 15 хв.) та достовірно діагностувати у обстежуваних пацієнтів наявність справжньої аерофагії та надавати додатковий діагностичний критерій функціональної шлункової диспепсії. Останнє може бути актуальним при утрудненні збирання анамнезу у хворих внаслідок ментальних порушень, глухонімоти, або проведенні неупередженої медичної експертизи. 30 Таблиця ФШД НЕРХ Аерофагія та ін. ФШД НЕРХ Аерофагія та ін. ФШД НЕРХ Аерофагія та ін. Медіана Ковтки повітря 40,5 21,0* 19,5* Газові рефлюкси 7,0 8,0 7,0 Кислотні рефлюкси 3 10,5* 1,0* 1-3 квартиль (21,0-67,75) (13,0-35,0) (16,25-39,0) (5,0-9,25) (5,75-13,0) (5,0-8,75) (1,0-6,25) (6,75-17,0) (0,0-2,25) * - вірогідні відмінності з групою ФШД (р < 0). ФОРМУЛА КОРИСНОЇ МОДЕЛІ 35 40 Спосіб діагностики аерофагії та функціональної шлункової диспепсії шляхом мультиканального інтралюмінантного імпеданс-моніторингу, який відрізняється тим, що реєструють кількість епізодів заковтувань повітря та заковтувань з миттєвим зригуванням до та після прийому стандартизованого сніданку протягом 195 хв. моніторингу і при реєстрації феномену заковтування повітря з закриттям нижнього стравохідного сфінктера та рикошетним негайним відригуванням повітря зі стравоходу діагностують аерофагію, а при надмірному заковтуванні повітря у шлунок більше 25 разів - функціональну шлункову диспепсію. 3 UA 81742 U 4 UA 81742 U 5 UA 81742 U Комп’ютерна верстка Л. Ціхановська Державна служба інтелектуальної власності України, вул. Урицького, 45, м. Київ, МСП, 03680, Україна ДП “Український інститут промислової власності”, вул. Глазунова, 1, м. Київ – 42, 01601 6
ДивитисяДодаткова інформація
Назва патенту англійськоюMethod for diagnosing aerophagy and functional gastric dyspepsia
Автори англійськоюMelaschenko Serhii Hryhorovych, Liakhovcnenko Nataliia Anatoliivna, Kizlova Nataliia Mykolaivna
Назва патенту російськоюСпособ диагностики аэрофагии и функциональной желудочной диспепсии
Автори російськоюМелащенко Сергей Григорьевич, Ляховченко Наталья Анатольевна, Кизлова Наталья Николаевна
МПК / Мітки
МПК: A61B 10/00
Мітки: аерофагії, диспепсії, шлункової, спосіб, діагностики, функціонально
Код посилання
<a href="https://ua.patents.su/8-81742-sposib-diagnostiki-aerofagi-ta-funkcionalno-shlunkovo-dispepsi.html" target="_blank" rel="follow" title="База патентів України">Спосіб діагностики аерофагії та функціональної шлункової диспепсії</a>
Попередній патент: Спосіб зниження концентрації радіонуклідів і важких металів у бджолиному обніжжі
Наступний патент: Спосіб фіксації першого пальця стопи у положенні надлишкового приведення
Випадковий патент: Закупорювальний ковпачок з індикацією розкриття