Спосіб лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом
Номер патенту: 96223
Опубліковано: 26.01.2015
Автори: Галай Людмила Анатоліївна, Ігнатьєва Вікторія Ігорівна, Поточняк Олена Володимирівна, Яшина Людмила Олександрівна, Москаленко Світлана Михайлівна, Зволь Інна Володимирівна, Фещенко Юрій Іванович
Формула / Реферат
Спосіб лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом, який полягає у призначенні базисної медикаментозної терапії відповідно до клінічної групи хворого та антидепресанту, який відрізняється тим, що як антидепресант застосовують агомелатин у фармакопейно припустимій дозі та режимі.
Текст
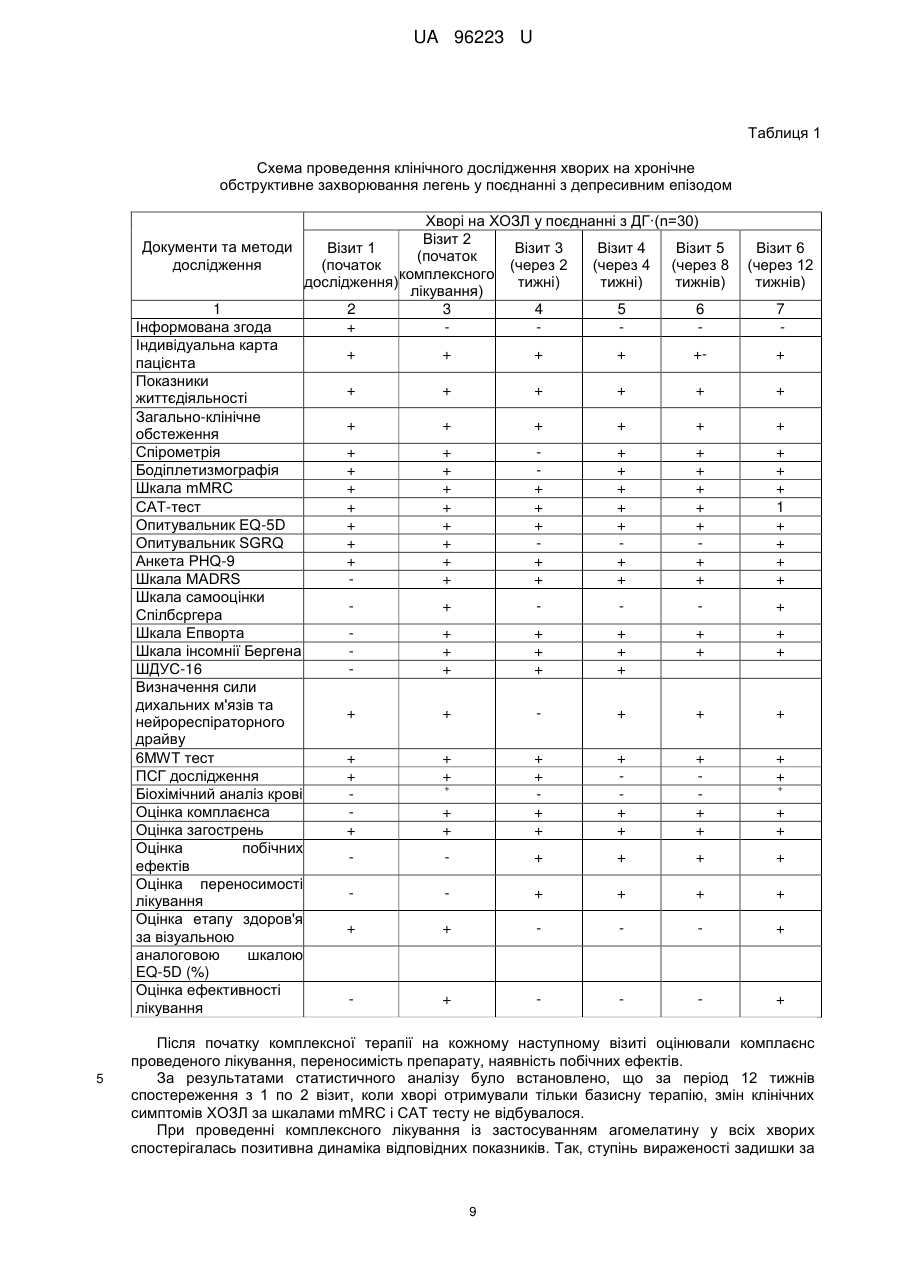
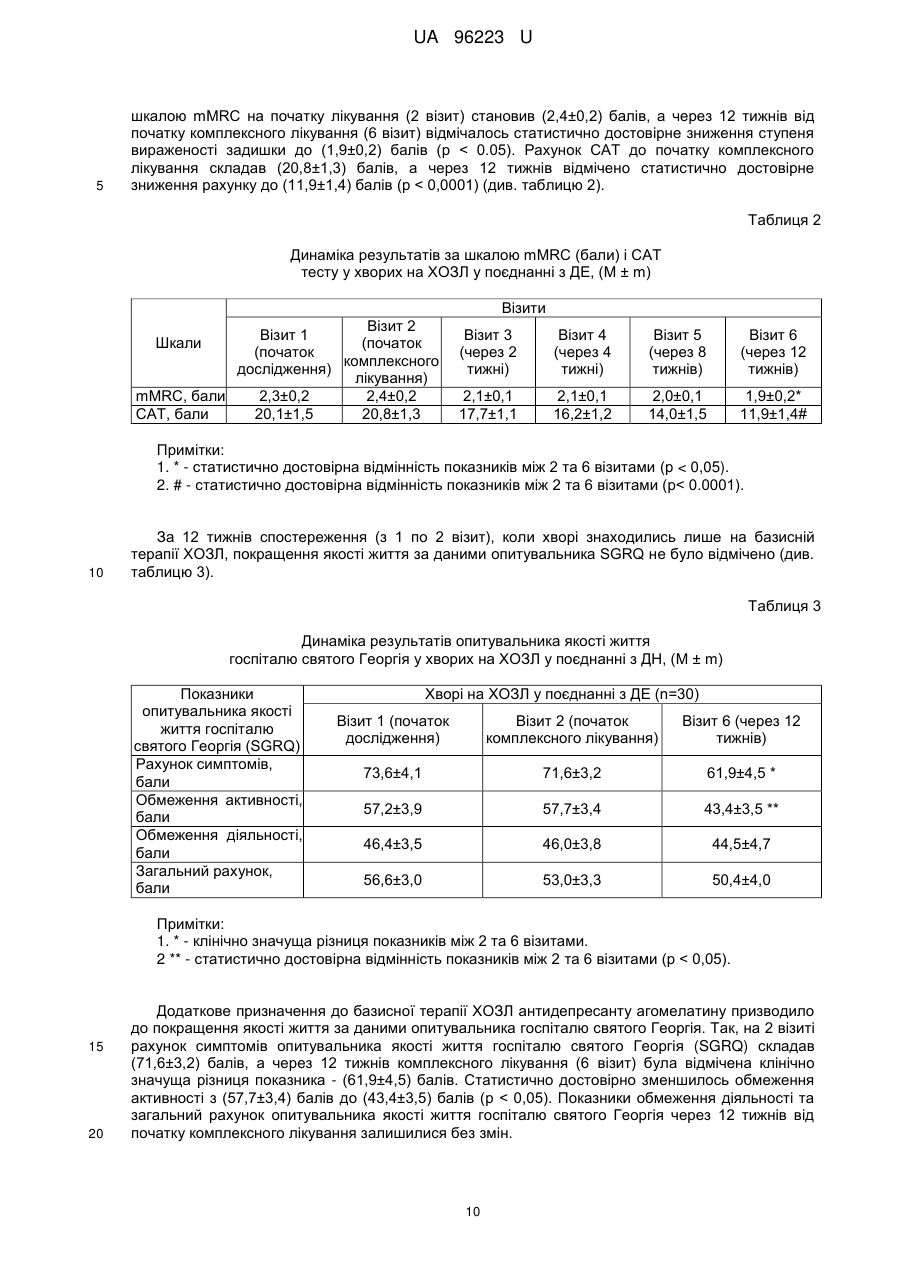
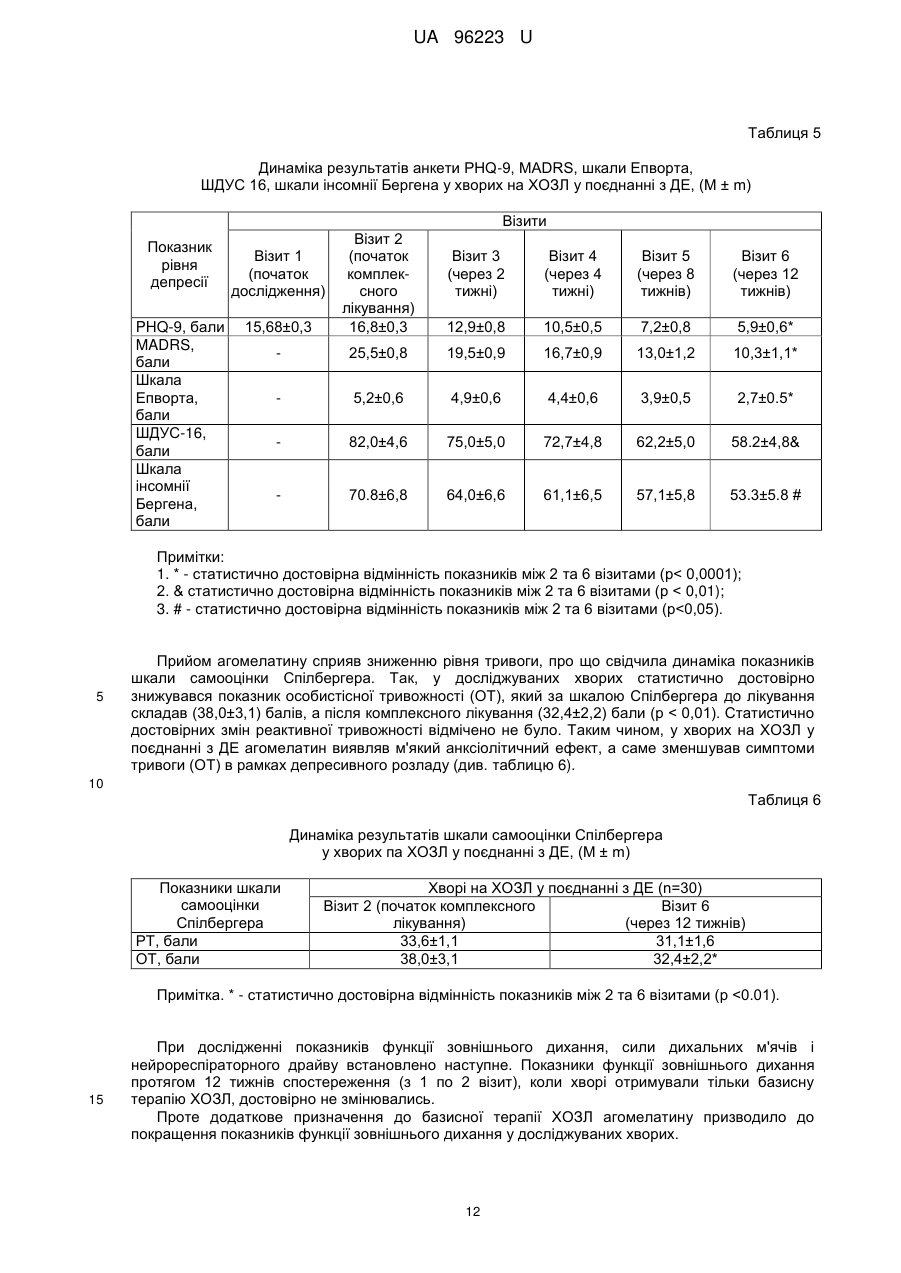
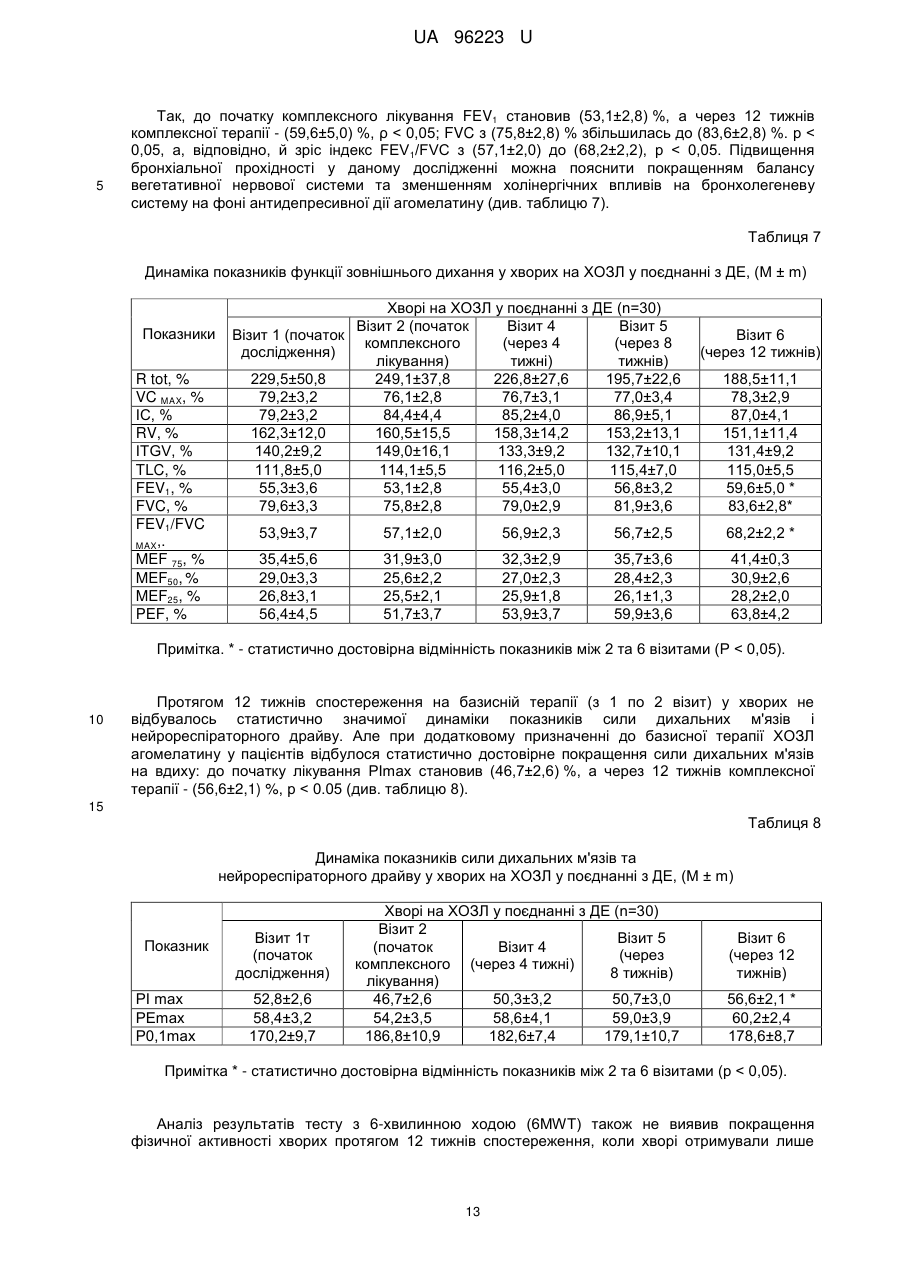
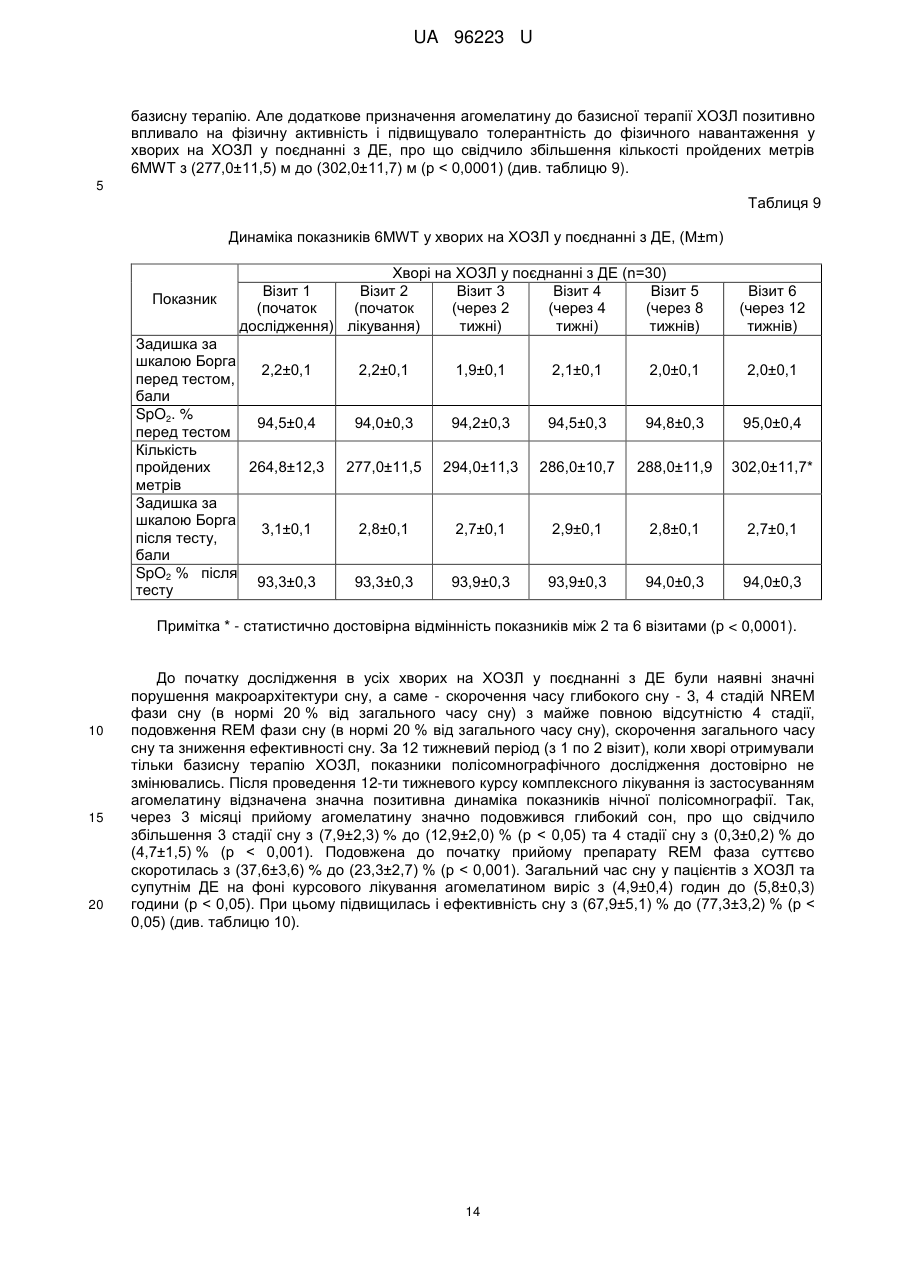
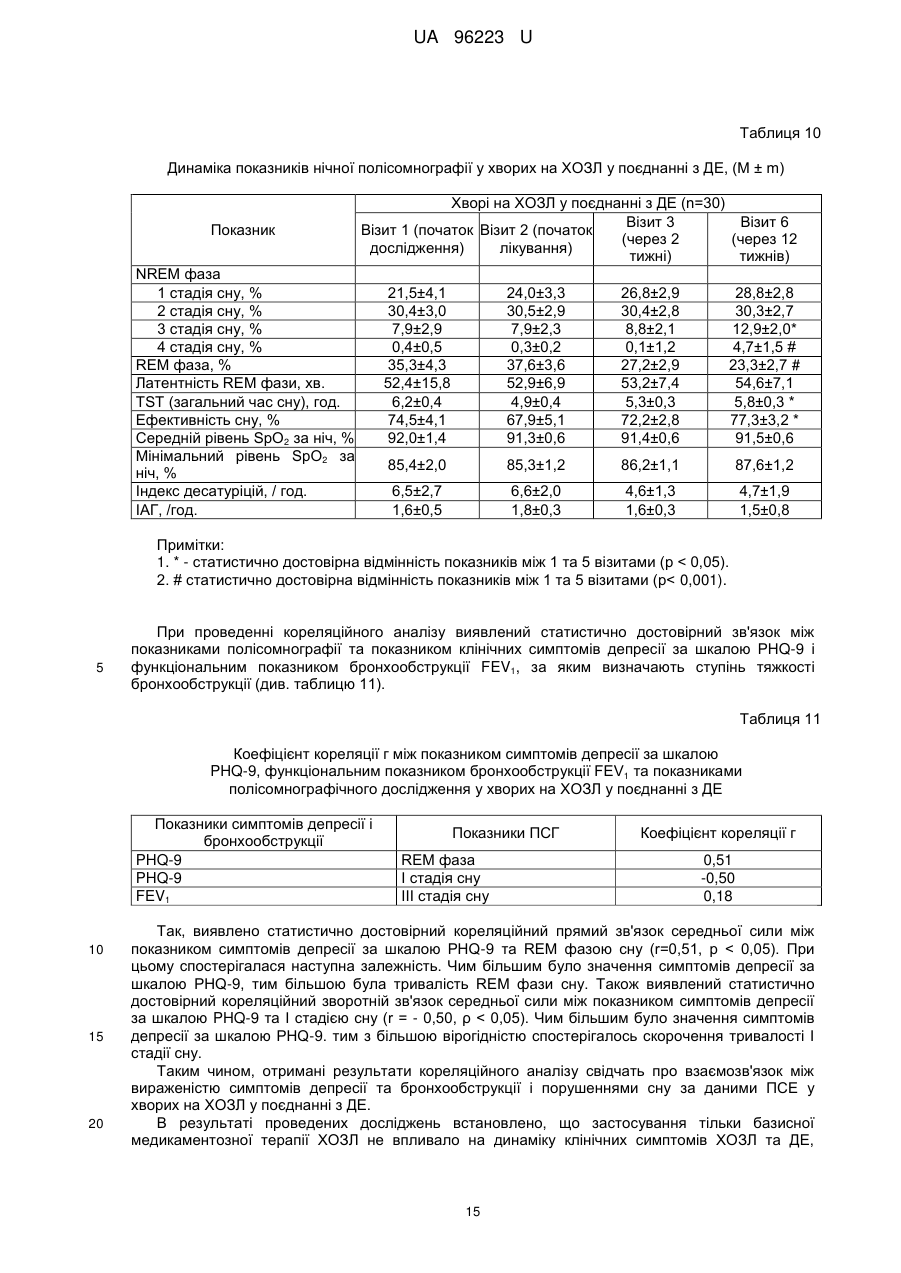
Реферат: Спосіб лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом полягає у призначенні базисної медикаментозної терапії відповідно до клінічної групи хворого та антидепресанту. Як антидепресант застосовують агомелатин у фармакопейно припустимій дозі та режимі. UA 96223 U (12) UA 96223 U UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 60 Корисна модель належить до галузі медицини, а саме пульмонології, і може бути застосована для лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом. Хронічне обструктивне захворювання легень (ХОЗЛ) - захворювання, яке можна попередньо лікувати, що характеризується персистуючим обмеженням прохідності дихальних шляхів, яке зазвичай прогресує та асоціюється із підвищеною хронічною запальною відповіддю дихальних шляхів та легень на шкідливі частки та гази. Загострення та супутні захворювання ще більше погіршують загальну тяжкість у окремих хворих. Для діагностики ХОЗЛ та визначення ступеня тяжкості бронхообструкції враховуються значення об'єму форсованого видиху за 1 секунду (FEV1) та форсована життєва ємність легень (FVC) після прийому бронхолітика (через 10-15 хвилин після прийому 400 мкг сальбутамолу або іншого β2-агоніста в адекватній дозі, через 30-45 хвилин - після прийому 160 мкг холінолітика короткої дії або їх комбінації). Основна функціональна характеристика ХОЗЛ значення FEV1/FVC після прийому бронхолітика менше 0,70. FEV1 може бути зменшений (також може бути і в межах норми - > 80 % від належних), ступінь його зменшення відображає тяжкість спірометричних порушень у хворого на ХОЗЛ. Величина приросту FEV1 після прийому бронхолітика не має діагностичного та/або прогностичного значення при ХОЗЛ. (див. Міністерство охорони здоров'я України. Наказ МОЗ України від 27.06.2013 № 555 "Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги та медичної реабілітації, "Хронічне обструктивне захворювання легень ''. -- [Чинний від 2013-06-27]. К.: Міністерство Охорони Здоров'я України, 2013. - 92 с). Тому метою лікування пацієнтів на ХОЗЛ, враховуючи його незворотну природу, є не вилікувати, а зменшити симптоми, запобігти чи сповільнити прогресування захворювання, підвищити функцію зовнішнього дихання і покращити якість життя хворих. Але поряд із ураженням легень, ХОЗЛ призводить до значних позалегеневих (системних) ефектів, супутніх захворювань, які обтяжують перебіг ХОЗЛ в окремих хворих. ХОЗЛ розвивається у людей середнього віку, із значним стажем куріння, пацієнти на той час вже мають інші захворювання, для яких куріння та вік також є факторами ризику їх розвитку. Але зі свого боку і ХОЗЛ, сам по собі, теж призводить до виникнення значних позалегеневих ефектів, які призводять до розвитку супутньої патології. За даними міжнародних експертів до 25,0 % популяції у віці старше 65 років мають два, а 17,0 % - три хронічних захворювання одночасно. Визнаними позалегеневими ефектами ХОЗЛ є втрата ваги, порушення харчування, дисфункція скелетних м'язів. У хворих на ХОЗЛ збільшується ризик інфаркту міокарду, стенокардії, остеопорозу, респіраторних інфекцій, переломів кісток, депресії, діабету, розладів сну, анемії, глаукоми, є дані, що і раку легень. Дані літературних джерел свідчать, що незважаючи на впровадження в практику сучасних принципів діагностики та лікування ХОЗЛ, досягти повного контролю над цією хворобою не вдасться. В більшості випадків це пов'язано з наявністю супутньої патології при ХОЗЛ, яка не завжди буває своєчасно діагностована, в результаті чого пацієнти не отримують адекватної медичної допомоги. Недостатньо уваги приділяється психосоматичним порушенням, особливо депресивному синдрому. Маловивченими залишаються параметри якості життя хворих на ХОЗЛ з урахуванням емоційно-психічного стану пацієнтів, у зв'язку з чим методи їх корекції не розробляються належним чином. Так, за літературними даними депресія діагностується у 37,071,0 % хворих на ХОЗЛ, що значно вище, ніж у загальній популяції (див. Increased risk and related factors of depression among patients with COPD: a population-based cohort study [Electronic resousrce] / Tzung-Yi Tsai [et al.] // BMC Public Health. 2013. Vol. 13. - Regime of access: http://www.biomedcentral.com/1471-2458/13/976). Факторами ризику розвитку депресії при ХОЗЛ є молодий вік, жіноча стать, паління, низький FEV1, кашель, низька якість житія, пов'язана зі здоров'ям, серцево-судинні захворювання в анамнезі (див. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease // National Institutes of Health National Heart & Lung and Blood Institute. Updated 2013. - 80 p.). Депресія, яка виникає при соматичних захворюваннях найбільш часто протікає як депресивний епізод (ДЕ). ДЕ - афективний розлад, що характеризується емоційними, когнітивними і соматичними порушеннями, та проявляється в зниженні настрою, втраті інтересів і задоволення, зниженні енергійності, а в результаті, зниженні активності та підвищеної стомлюваності. Відзначається виражена втомлюваність навіть при незначному зусиллі. В числі додаткових симптомів також присутні знижена здатність до зосередження і уваги, знижені самооцінка і почуття впевненості в собі, вторинні ідеї самозвинувачення, похмуре і 1 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 60 песимістичне бачення майбутнього, ідеї або дії, спрямовані на самоушкодження або суїцид, порушений сон, знижений апетит. Своєчасне виявлення і лікування депресії у хворих на ХОЗЛ важливо не тільки тому, що вона суттєво знижує якість життя, але й тому, що вона негативно впливає на перебіг основного захворювання. Депресивний епізод погіршує якість сну, зменшує фізичну витривалість, знижує ефективність реабілітаційних програм. Пацієнти з депресією частіше звертаються за амбулаторною допомогою, у них вище частота загострень і госпіталізацій, нижче прихильність до терапії й вище рівень смертності. Доведено, що депресія є більш точним предиктором зниження денної активності у хворих на ХОЗЛ, ніж показник FEV 1 (див. Relationship Between Depression in Patients With COPD and the Percent of Predicted FEV1, BODE Index and HealthRelated Quality of Life [Text] / Asuka Iguchi [et al.] // Respir. Care. 2013. - Vol. 58 (2). - P. 334-339). Як прототип вибраний наказ МОЗ України від 27.06.2013 № 555 "Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги та медичної реабілітації, "Хронічне обструктивне захворювання легень"" згідно з яким для оцінки тяжкості та ушкоджуючого впливу ХОЗЛ на окремого хворого, що проявляється у ризику несприятливих подій у перебігу захворювання (розвитку загострень в майбутньому, госпіталізацій, смерті внаслідок ХОЗЛ) та для визначення подальшої тактики лікування проводиться комплексна оцінка із урахуванням: - поточного рівня симптомів, - тяжкості спірометричних порушень, - ризику загострень, - наявності супутньої патології. При виявленні у хворих на ХОЗЛ депресії, до базисної терапії ХОЗЛ рекомендується призначати антидепресанти. Слід підкреслити, що депресія при ХОЗЛ виникає вторинно. Основним патогенетичним фактором розвитку депресивного епізоду у хворих на ХОЗЛ є соматичне захворювання, а саме ХОЗЛ, тому специфічна терапія депресії у даному випадку, в першу чергу, включає легеневу реабілітацію із застосуванням адекватної базисної терапії захворювання, що полягає у призначенні декількох альтернативних режимів в залежності від клінічної групи хворого: інгаляційних β2-агоністів короткої та пролонгованої дії, інгаляційних холінолітиків короткої або довготривалої дії, комбінації бронхолітичних засобів з різними механізмами і тривалістю дії (β2агоністів і холінолітиків), теофілінів, інгаляційних та оральних глюкокортикостероїдів (див. Міністерство охорони здоров'я України. Наказ МОЗ України від 27.06.2013 № 555 "Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги та медичної реабілітації, "Хронічне обструктивне захворювання легень"". [Чинний від 2013-06-27]. - К.: Міністерство Охорони Здоров'я України, 2013. - 92 с). І лише при відсутності ефекту від застосованої базисної терапії можуть призначатися антидепресанти. Лікування депресії у пацієнта з ХОЗЛ повинно проводитися у відповідності зі стандартними рекомендаціями до лікування депресії, оскільки немає даних про те, що депресію слід лікувати інакше при наявності ХОЗЛ і навпаки (див. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease // National Institutes of Health National Heart & Lung and Blood Institute. - Updated 2013. - 80 p.). В терапії депресії, згідно з даними літератури, найбільш часто застосовуються: трициклічні антидепресанти (ТЦА), селективні інгібітори зворотного захоплення серотоніну (СІЗЗС) та норадреналіну (СІЗЗСіН) (див. Маляров С.О. Депресія у загальносоматичній практиці [Text]: рекомендації з виявлення та лікування (інформація для професійної діяльності фахівців охорони здоров'я) / С.О.Маляров; Центр психосоматики та депресії універсальної клініки "Оберіг". - К.: ЦП ДУК "Оберіг", 2011, 19 с). Відомі антидепресанти груп: ТЦА, СІЗЗС і СІЗЗСіН для досягнення клінічною ефекту потребують тривалого їх застосування, окрім того як СІЗЗС, так і ТЦА часто необхідно поєднувати з прийомом снодійних засобів, які мають здатність підвищувати опір в дихальних шляхах та знижувати респіраторний драйв, що чинить негативний вплив на обмін газів, що може погіршити перебіг ХОЗЛ у пацієнтів з поєднаною патологією. До того ж спектр небажаних побічних реакцій ТЦА, СІЗЗС та СІЗЗСіН досить широкий. Профіль побічних властивостей ТЦА включає: сухість слизових оболонок, диплопію, запори, підвищення ваги, ортостатичну гіпотензію, кардіотоксичний ефект (здатність подовжувати інтервал Q-T), запаморочення, необхідність індивідуального добору дози препарату. Нудота та шлунково-кишкові розлади є найбільш частою причиною припинення прийому СІЗЗС та СІЗЗСіН, особливо в перші тижні лікування (див. Hickie, І. В. Novel melatonin-based therapies: potential advances in the treatment of major depression [Text] / I.B. Hickie, Rogers N. L. // Lancet. - 2011. - Vol. 378. - P. 621-631; Anxiety 2 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 and depression in COPD: current understanding, unanswered questions, and research needs [Text] /.J. Maurer [et al.] // CHEST. - 2008. - Vol. 134, Suppl. 4. - P. 43-56; Chokroverty, S. Sleep disorders medicine. Basic science, technical considerations, and clinical aspects [Text] / S. Chokroverty // Elsevier Inc. - 2009. - 676 p.; Wilson, S. Antidepressants and sleep: a qualitative review of the literature [Text] / S. Wilson, S. Argyropoulos // Drugs. - 2005. - Vol. 65. - P. 927-947). Крім того, необхідно враховувати те, що хворі на ХОЗЛ у поєднанні з ДЕ в базисній терапії основного захворювання приймають інгаляційні та пероральні препарати різних фармакологічних груп, які можуть негативно взаємодіяти з вищенаведеними препаратами. Відомо, що у пацієнтів з депресією відмічається зниження тривалості сну, скорочується тривалість REM-стадії сну. Але в літературних джерелах відсутні роботи, які б вивчали характеристики сну у хворих на ХОЗЛ у поєднанні з депресивним епізодом. Таким чином, зазначена методика лікування хворих на ХОЗЛ у поєднанні з депресивним епізодом має такі недоліки: - застосування відомих антидепресантів часто супроводжується психомоторним збудженням, що потребує додаткового застосування снодійних засобів; - здатність відомих антидепресантів у поєднанні із снодійними препаратами підвищувати опір в дихальних шляхах та знижувати респіраторний драйв; - при застосуванні відомих антидепресантів можливе виникнення побічних ефектів: кардіотоксичних, гастроінтестинальних, статевих та метаболічних, зокрема збільшення ваги, порушення сексуальної функції, психомоторного збудження тощо; - не бере до уваги особливості взаємодії відомих антидепресантів з інгаляційними і пероральними препаратами різних фармакологічних груп, які входять до базисної терапії ХОЗЛ. Зважаючи на те, що відомі антидепресанти груп: ТЦА, СІЗЗС і СІЗЗСіН для досягнення клінічного ефекту потребують тривалого їх застосування, викликають кардіотоксичний ефект та психомоторне збудження, що потребує додаткового застосування снодійних засобів і призводить до підвищення опору в дихальних шляхах, зниження респіраторного драйву, негативного впливу на обмін газів, що може погіршити перебіг ХОЗЛ у пацієнтів з вираженою бронхообструкцією та враховуючи, що систематизовані дослідження при застосуванні відомих ТЦА, СІЗЗС і СІЗЗСіН у хворих на ХОЗЛ у поєднанні з депресивним епізодом не проводились та не вивчався їх вилив на перебіг клінічних симптомів ДЕ, ХОЗЛ та архітектоніку сну, з нашої точки зору, не коректним було б застосування цих препаратів у хворих на ХОЗЛ у поєднанні з ДЕ. Тому на сьогодні, при відсутності стандартних ефективних схем лікування ХОЗЛ у поєднанні з депресивним епізодом, особливо актуальним стає питання вивчення ефективності та безпеки нових препаратів психотропної дії - антидепресантів, які мали б вищезазначені характеристики для застосування в загальномедичній практиці та не мали б тих негативних ефектів, як засоби, що вже використовуються. В основу корисної моделі поставлена задача удосконалити спосіб лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом, в якому шляхом призначення антидепресанта агомелатину у фармакопейно припустимій дозі та режимі на тлі базисної медикаментозної терапії відповідно до клінічної групи хворого, досягається стабілізація клінічних симптомів хронічного обструктивного захворювання легень та депресії, підвищення якості життя, покращення показників функції зовнішнього дихання, толерантності до фізичного навантаження і нормалізація архітектоніки та ефективності сну за даними полісомнографічного дослідження, в результаті чого підвищується ефективність лікування даної категорії хворих. Поставлена задача вирішується тим, що у способі лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом, який полягає у призначенні базисної медикаментозної терапії відповідно до клінічної групи хворого та антидепресанта, згідно з корисною моделлю, як антидепресант застосовують агомелатин у фармакопейно припустимій дозі та режимі. Агомелатин - антидепресант нового покоління, який є агоністом мелатонінових MТl і МТ2 рецепторів і 5-НТ2с-антагоністом серотонінових рецепторів, завдяки чому він забезпечує виражений антидепресивний ефект, в першу чергу, за рахунок відновлення циркадних ритмів (порушення яких є одним з головних факторів нейропсихічних розладів), які істотно порушені у пацієнтів з депресією, і має анксіолітичний ефект. Це досягається без підвищення рівня амінів в плазмі крові, яке веде до добре відомих серотонінергічних чи норадреналінергічних побічних явищ, які пов'язані із вживанням СІЗЗС або СІЗЗСіН, таких як нудота, збудження, прискорене серцебиття та сухість в роті. 3 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 Препарат сприяє підвищенню рівня допаміну і норадреналіну, а оскільки він не впливає на рівень серотоніну, то не викликає типових для багатьох інших антидепресантів побічних ефектів гастроінтестинальних, статевих та метаболічних, зокрема збільшення ваги, порушення сексуальної функції, психомоторне збудження тощо (див. Hісkіе, І.В. Novel melatonin-based therapies: potential advances in the treatment of major depression [Text] / I.B. Hickie, Rogers N. L. // Lancet. - 2011. - Vol. 378. - P. 621-631; Efficacy of the novel antidepressant agomelatine on the circadian rest-activity cycle and depressive and anxiety symptoms in patients with major depressive disorder: a randomized, double-blind comparison with sertraline [Text] / S. Kasper [et al.] // J. Clin. Psychiatry. - 2010. - Vol. 71. - P. 109-120; Howland. R. H. A benefit-risk assessment of agomelatine in the treatment of major depression [Text] / R. H. Howland // Drug Saf. - 2011. - Vol. 34. - P. 709-731; Antidepressant efficacy of agomelatine versus SSRI/SNRI: results from a pooled analysis of head-tohead studies without a placebo control [Text] / S. Kasper [et al.] // J. Clin. Psychopharmacol. - 2013. Vol. 28. - P. 12-19.). Стабільність терапевтично ефективного дозування 25 мг/доба одноразово перед сном практично знімає питання про необхідність індивідуального добору лікування. Відсутність фармакологічно активних метаболітів і мінімальна взаємодія із цитохромними ферментами печінки визначають найважливішу відмінність агомелатину від інших антидепресантів практичну відсутність лікарської взаємодії (див. Маляров, С.О. Депресія у загальносоматичній практиці [Текст]: рекомендації з виявлення та лікування (інформація для професійної діяльності фахівців охорони здоров'я) / С.О. Маляров. Центр психосоматики та депресії універсальної клініки "Оберіг". - К.: ЦПДУК "Оберіг", 2011. 19 с). Саме ця властивість робить можливим застосування агомелатину в комплексній терапії хворих на ХОЗЛ, які приймають декілька препаратів в базисній терапії основного захворювання. Показанням до призначення агомелатину є лікування депресивного епізоду у дорослих. Таким чином, застосування агомелатину на тлі базисної терапії ХОЗЛ, при наявності супутнього ДЕ у дорослих, може мати позитивні наслідки для цієї категорії хворих, а його вплив на архітектоніку сну є маловивченим і дуже актуальним на сьогоднішній день. В літературних джерелах відсутні дані щодо застосування агомелатину для лікування хворих на ХОЗЛ у поєднанні з депресивним епізодом. Спосіб здійснюють таким чином. Хворим на XOЗЛ у поєднанні з депресивним епізодом призначають базисну терапію ХОЗЛ відповідно до клінічної групи хворого згідно з діючими стандартами лікування. На тлі базисної терапії додатково призначають антидепресант агомелатин, таблетки по 25 мг, 1 раз на добу перед сном до стабілізації клінічних симптомів депресивного епізоду та ХОЗЛ, підвищення якості життя, покращення показників функції зовнішнього дихання, толерантності до фізичного навантаження і нормалізації архітектоніки та ефективності сну заданими полісомнографічного дослідження. Для визначення тяжкості перебігу захворювання та оцінки якості життя хворих на ХОЗЛ протягом лікування пропонувалось заповнювати: шкалу задишки Медичної дослідницької ради (Modified Medical Research Council (mMRC) Dyspnea Scale) та тест оцінки ХОЗЛ (COPD Assessement Test (САT)), опитувальник якості життя госпіталю святого Георгія (див. Jones, P. W. St George's respiratory questionnaire for COPD patients (SGRQ-C) manual [Text] / P.W. Jones, Y. Forde; St George's University of London. - L, 2008. -15р.). Шкала mMRC відображає один симптом задишку, добре корелює з іншими інструментами для вимірювання статусу здоров'я та передбачає ризик майбутньої смертності. Тест CAT більш повно відображає вплив захворювання на повсякденну активність хворого та його самопочуття, вміщує 8 пунктів, які вимірюють погіршення статусу здоров'я при ХОЗЛ. Загальний рахунок знаходиться в межах від 0 до 40; тісно корелює із статусом здоров'я, що вимірюється згідно з опитувальником госпіталю святого Георгія, є надійним та чутливим (див. Хронічне обструктивне захворювання легень: етіологія, патогенез, класифікація, діагностика, терапія (Національна угода) [Текст] / Ю.І.Фещенко [та ін.| // Український пульмонологічний журнал - 2013. -№ 3. - С. 712.). Для оцінки якості життя хворим крім опитувальника госпіталю святого Георгія також було запропоновано заповнити компактний опитувальник стану здоров'я EuroQoL·-5D (EQ-5D), який передбачає відповіді на п'ять запитань: здатність до пересування, догляд за собою, повсякденну діяльність, наявність болю чи дискомфорту, тривоги або депресії. Відповіді оцінювали за трибальною шкалою: 1 - порушення відсутні, 2 - є деякі порушення, 3 - є виражені порушення (див. Rabin, R. EQ-5D-3L user guide. Basic information on how to use the EQ-5D-3L instrument [Text] / R. Rabin, M. Oetnar, M. Oppe // EuroQol Group.-2011.-21 p.). 4 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 Критеріями стабілізації клінічних симптомів ХОЗЛ вважали: припинення виділення харкотиння, зменшення кашлю (відсутність кашлю впродовж дня і ночі, інколи був рідкий кашель зранку); задишки, підвищення толерантності до фізичного навантаження, покращення якості життя за опитувальниками якості життя госпіталю святою Георгія та EQ-5D. Для оцінки динаміки симптомів депресивного епізоду в процесі лікування пропонувалося заповнювати шкали депресії: PHQ-9, Монтгомері-Асберга (MADRS). Спілбергера, Епворта, Бергена і ШДУС-16. До початку терапії та протягом лікування проводилась консультація лікаряпсихіатра, яким остаточно встановлювалась наявність або відсутність ДЕ. За результатами анкети PHQ-9 виявляли депресивний епізод та оцінювали ступінь його вираженості (див. Kroenke, К. The PHQ-9: validity of a brief depression severity measure [Text| / K. Kroenke, R. L. Spitzer, J. B. Williams // (Gen. Intern. Med. - 2001. - Vol. 16. - P. 606-613). При значенні PHQ-9 < 5 балів - ДЕ вважався відсутнім, 5-9 балів - легким, 10-14 - середнім, 15-19 середньотяжким, а при значенні 20-27 балів - тяжким. Шкалу Монтгомері-Асберга (MADRS) застосовували для швидкої і точної оцінки тяжкості депресії та її динаміки в процесі терапії (див. Montgomery, S. A. A new depression scale designed to be sensitive to change [Text] / S. A. Montgomery, M. Asberg // British Journal of Psychiatry. - 1979. - Vol. 134. - P. 382-389.). Заповнення шкали основане не на відповідях на прямі запитання, а на оцінці стану пацієнта під час клінічного обстеження. Шкала складається з 10 запитань, кожне з яких оцінювалось в балах від 0 до 6. Лікар вирішував, чи відповідає тяжкість симптомів заданим балам (0, 2, 4, 6) або знаходиться між ними (1, 3, 5). При значенні MADRS тяжким ДЕ. Шкала самооцінки Спілбергера є інформативним способом самооцінки рівня тривожності в даний момент (реактивна тривожність (РТ)) та рівня тривожності як стійкої характеристики людини (особиста тривожність (ОТ)) (див. Ханин, Ю. Л. Краткое руководство к применению шкалы реактивной и личностной тревожности Ч. Д. Спилберга [Текст] / Ю. Л. Ханин // Л. - 1976. 157 с). Шкала самооцінки складається з 2-х частин, роздільно оцінюють РТ (номери висловлювань з 1 по 20) та ОТ (номери висловлювань з 21 по 40). На кожне з висловлювань необхідно дати один з чотирьох варіантів відповіді: 1 - майже ніколи, 2 - іноді, 3 - часто, 4 майже завжди. Показники РТ і ОТ підраховували за формулами: РТ = А - В + 35, де А - сума закреслених цифр на бланку по пунктах шкали 3, 4, 6, 7, 9, 12. 13, 14, 17, 18; В - сума інших закреслених цифр по пунктах 1, 2, 5, 8, 10, 11, 15, 16, 19, 20, ОТ = С - D+35, де С - сума закреслених цифр на бланку по пунктах шкали 22, 23, 24, 25, 28, 29, 31, 32, 34, 35, 37, 38, 40; D сума інших цифр по пунктах 21, 26, 27, 30, 33, 36, 39. При інтерпретації результати оцінювали наступним чином: до 30 балів низька тривожність; 31-45 - помірна тривожність. 46 і більше балів - висока тривожність. Для визначення наявності денної сонливості хворим пропонувалося заповнити шкалу сонливості Епворта (див. Diagnosis and treatment of obstructive sleep apnea in adults [Text| / James Mickman [et al.]; Institute for Clinical System Improvement. - G. - 2008. - 55 p.). Оцінка сонливості за шкалою Епворта проводилася наступним чином: 0-5 балів - норма: 6-8 балів початкова ступінь сонливості, 9-12 балів - помірна, 13-18 - балів – виражена, 19 і більше крайня ступінь сонливості. З метою оцінки виразності дисфункціональних переконань щодо сну, пацієнтам було запропоновано заповнити шкалу дисфункціональних переконань відносно сну - ШДУС-16 (див. Morin С.М. Dysfunctional Beliefs and Attitudes about Sleep (DBAS): Validation of a Brief Version (DBAS-16) [Text] / С.Μ.Morin, A. Vallieres, H. Ivers // Sleep. -2007. - Vol. 30 (11). - P. 1547-1554.). Шкала містить 16 тверджень. Хворий оцінював за 10-бальною шкалою в якій деякою мірою він згоден, а в якій ні з кожним твердженням. Також хворим було запропоновано заповнити шкалу інсомнії Бергена (див. A new scale for measuring insomnia. The Bergen insomnia scale [Text] / С.Μ. Morin [et al.] // Perceptual and Motor Skills. - 2008. - Vol. 107. - P. 691-706.). Це опитувальник, який містить 6 питань, що стосуються сну і втоми. Пацієнта просили обвести цифру (кількість днів на тиждень), яка найбільш відповідала його відповіді, де "0" означає, що даної проблеми не було жодного разу за тиждень, "7" означає, що проблема була кожен день протягом тижня. Критеріями стабілізації клінічних симптомів депресії вважали значне зменшення тяжкості перебігу захворювання або відсутність ДЕ за результатами опитувальників: PHQ-9, MADRS, Спілбергера, Епворта, Бергена, ШДУС-16 та заключення лікаря-психіатра. При застосуванні апаратних методів дослідження функції зовнішнього дихання (спірографії, бодіплетизмографії, сили дихальної мускулатури, нейрореспіраторного драйву) та 5 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 полісомнографії враховувались референтні значення, введені в програмне забезпечення устаткування, що використовувалося. З метою встановлення діагнозу, визначення ступеня бронхообструкції та вивчення вентиляційної функції легень проводилася спірографія з аналізом кривої "потік-об'єм" форсованого видиху та загальна плетизмографія тіла на комплекті для дослідження респіраторної системи "Master Screen Pneumo" та апараті "Master Screen PFT" фірми "Cardinal Health" (Німеччина). Вивчались наступні показники ФЗД: життєва ємність легень (VC), форсована життєва ємність легень (FVC), об'єм форсованого видиху за 1 сек. (FEV1), максимальна об'ємна швидкість видиху при 25, 50, 75 % життєвої ємності легень (MEF25 %, MEF50 %, MEF75 %), пікова об'ємна швидкість видиху (PEF), загальний бронхіальний опір (Rtot), загальний об'єм легень (TLC), залишковий об'єм легень (RV), резервний об'єм видиху (ERV), ємність вдоху (IС). Дослідження проводилось зранку, після 12-14 годинної перерви в застосуванні ліків. Враховувалися і заносилися до індивідуальної карти пацієнта значення показників функції зовнішнього дихання, які були отримані через 15-30 хвилин після 2-х інгаляцій β2-агоністом короткої дії. Усі показники оцінювались у відсотковому співвідношенні до стандартних величин, розроблених Р. Ф. Клементом та співавторами (див. Инструкция по применению формул и таблиц должных величин основных спирографических показателей [Текст] / Р.Ф.Клемент [и др.]. - Л., 1986. - С. 79.). Для визначення сили дихальної мускулатури та нейрореспіраторного драйву проводилося дослідження опору перекриття (перетинка). Дослідження проводилося на апараті "MasterScreen PFT" фірми "Cardinal Health". Вивчались наступні показники: максимальний тиск під час вдиху (PImax), максимальний тиск під час видиху (РЕmах) і нейрореспіраторпий драйв (Р0,1) - тиск під час вдиху через 0,1 сек. після закриття заглушки. Дослідження проводилось за методикою фірми-розробника апаратури. Для визначення фізичної активності і толерантності до фізичного навантаження проводили тест із 6-хвилинною ходьбою (6MWT) у відповідності зі стандартним протоколом (див. ATS Statement: Guidelines for the Six-Minute Walk Test [Text] // Am.J. Respir. Crit. Care Med. - 2002. Vol. 166. - P. 111-117.). Перед дослідженням пацієнти були проінструктовані про мету тесту, їм пропонувалось пройти по розміреному коридору у своєму власному темпі, намагаючись пройти максимальну відстань протягом 6 хв. Пацієнтам дозволялося зупинятися і відпочивати під час тесту, але потім відновлювати ходьбу, якщо вони вважають це можливим. Перед початком і наприкінці тесту оцінювалася задишка за шкалою Borg, насичення крові киснем (SpО 2). Пацієнти повинні були припинити ходьбу при виникненні наступних симптомів: дуже тяжка задишка, біль у грудній клітці, запаморочення, біль у ногах, а також при зниженні SpО 2 до 80-86 %. Дистанція, пройдена протягом 6 хв. (6MWD), вимірювалась в метрах. Для дослідження архітектоніки та ефективності сну проводили полісомнографію (ПСГ). Полісомнографічне дослідження (електроенцефалограма ЕЕГ, електроокулограма ЕОГ, електроміограма - ЕМГ, електрокардіограма - ЕКГ, електроміограма, яка реєструється з кінцівок пацієнта ЕМГК, черевне дихальне посилення ЧДП, грудне дихальне посилення - ГДП, повітряний дихальний потік - ПДП, пульсоксиметрія) проводилось па апараті "SomnoStar Pro" фірми "Cardinal Health" (Німеччина), за методикою фірми-розробника. Аналізувались наступні показники: індекс апное-гіпопное (ІАГ) (кількість епізодів апное + гіпопное на годину), індекс десатурацій (кількість епізодів десатурацій на годину), середній рівень SpO2 за ніч %, мінімальний рівень SpO2 за ніч %, загальну тривалість сну (TST), тривалість REM фази сну (% від загального часу сну), тривалість 1, 2, 3, 4 стадій NREM фази сну (% від загального часу сну), латентність RKM фази, хв., ефективність сну, %. Для визначення впливу агомелатину на біохімічні показники крові проводили біохімічне обстеження хворих до і після комплексного лікування. Визначали вміст загального білірубіну, прямого та непрямого білірубіну, аланінамінотрансферази (АсАТ), аспартатамінотрансферази (АлАТ), глюкози, сечовини, креатиніну, загального білка. Вимірювання проводились на біохімічному автоматизованому аналізаторі "Vitalab Selectra E". Отримані результати порівнювали з референтними значеннями вмісту біохімічних речовин крові. Коли виявляли стабілізацію клінічних симптомів ХОЗЛ та депресії, підвищення якості життя, покращення показників функції зовнішнього дихання, толерантності до фізичною навантаження і нормалізацію архітектоніки та ефективності сну за даними полісомнографічного дослідження, агомелатин відміняли. Наводимо конкретний приклад здійснення способу. Приклад 6 UA 96223 U 5 10 15 20 25 30 35 40 45 50 55 60 Хвора П., 56 років, амбулаторна карта № 9225. Знаходилась на амбулаторному спостереженні у відділенні диференційної діагностики туберкульозу та НЗЛ з приводу ХОЗЛ. Була прийнята зі скаргами на кашель, виділення мокротиння, втомлюваність, задишку при фізичному навантаженні, порушення сну (засипання до 2-х годин, часті ранні пробудження, тривогу, напруження в тілі, подавленість, розсіяність уваги, апатію, фізичну втомлюваність). Хворіє на ХОЗЛ з 1986 року. Із анамнезу відомо, що в жовтні 2011 спостерігався депресивний епізод, не лікувалась. Об'єктивно: в легенях на фоні жорсткого дихання білатерально прослуховувалися розсіяні сухі хрипи. Гони приглушені, ритмічні. На I візиті у хворої оцінена динаміка клінічних симптомів ХОЗЛ за шкалою задишки: mMRC-3 бали, CAT тест - 14 балів, кількість загострень за останній рік більше 2-х. Відомо, що хвора палила до 2008 року по 20 цигарок на добу, протягом 30 років (30 пачко/років). Протягом останніх 6 місяців з приводу ХОЗЛ отримувала наступну терапію: Серетид 50/500 мкг * 2 рази па добу. Спірива 18 мкг/добу. За цей час не було досягнуто належного контролю за симптомами ХОЗЛ і функціональними порушеннями. При рентгенологічному обстеженні відмічалися двосторонні фіброзні зміни, емфізема легень. Дослідження функції зовнішнього дихання (ФЗД) виявило вентиляційні порушення по обструктивному типу: FEV1-41,5 %, FVC-65,4 %, FEV1/FVC-36,9. Згідно з отриманими даними хвора відповідала ХОЗЛ клінічній групі D (GOLD 2011-2014; наказ МОЗ України № 555 від 27.06.2013). У хворої виявлений депресивний епізод згідно з опитувальником PHQ-9-19 балів, шкали MADRS 27 балів. При обстеженні лікарем-психіатром діагностований та підтверджений ДЕ середнього ступеня тяжкості. Про наявність порушень сну у хворої свідчили дані полісомнографії: подовжена REM фаза сну - 33.3 %, яка проявлялась довготривалим засипанням пацієнтки, скороченням 3 стадії сну – 4,0 % при повній відсутності 4 стадії сну; зменшений загальний час сну (3,0 год.) та його ефективність (44,0 %) за рахунок частих пробуджень. Хвора продовжила базисну терапію (Серетид Евохалер, кожна доза якого містить 500 мкг флютиказону пропіонату та 50 мкг сальметеролу, Спірива 18 мкг/добу) протягом трьох місяців. На 2 візиті, після 3-х місяців лікування базисною терапією, хвора відмітила незначне покращення якості життя за результатами опитувальника стану здоров'я EQ-5D - з 9 до 8 балів. Але клінічні симптоми за шкалою задишки mMRC та CAT тест залишалися без змін. Показники ФЗД залишались без суттєвої динаміки: FEV1 збільшився з 41,5 % до 45,3 %, FVC з 65,4 % до 67,9 %, зменшилось співвідношення FEV1/FVC з 36.90 до 34,60). Після 3-х місяців лікування базисною терапією показники нейрореспіраторного драйву не змінилися: сила дихальних м'язів на вдиху збільшилась з 44,9 % до 46,7 %. та сила дихальних м'язів на видиху - з 54,2 % до 58,4. Дещо збільшилась кількість пройдених метрів з 277,0 до 285,0 м, але задишка за шкалою Борга по закінченні лікування залишалась без змін - 3 бали. Таким чином, у даної пацієнтки через 3 місяці лікування базисної терапії (II візит) клінічні симптоми XOЗЛ та ДЕ залишалися без суттєвої динаміки (за шкалами депресії PHQ-9-16,8 балів та MADRS-25,5 балів). Після проведення полісомнографічного дослідження спостерігалось деяке скорочення REM фази сну з 33,3 % до 29,5 %, за рахунок подовження 3-ї стадії сну з 4,0 % до 7,0 %. 4 стадія відсутня; збільшення загального часу сну з 3,0 до 3,2 год. та його ефективності з 44,0 % до 44,5 %. Комплаєнс протягом лікування нe порушувався. Базисна терапія добре переносилася хворою. Таким чином, в результаті проведення лише базисної терапії не було досягнуто стабілізації клінічних симптомів ХОЗЛ, зберігались ознаки депресивного епізоду, не змінювалися показники функції зовнішнього дихання, архітектоніка та ефективність сну за даними полісомнографії, тобто лікування виявилось недостатньо ефективним. По завершенні 3-х місяців лікування, до базисної терапії (Серегид Евохалер, кожна доза якого містить 500 мкг флютиказону пропіонату та 50 мкг сальметеролу, Спірива 18 мкг /добу), хворій було додатково призначено агомелатин в дозі 25 мг 1 раз на добу перед сном протягом трьох місяців. До початку лікування агомелатином, хворій була проведена оцінка рівня особистої (52 бали) та ситуаційної (45 балів) тривожності за шкалою Спілберга, що відповідало помірній тривожності. Проведена оцінка сонливості за шкалою Епфорта - 9 балів та інсомнії - 64 бали, що свідчило про наявність порушень сну та підтверджувалось даними полісомнографії: подовжена REM фаза сну - 35,3 %, яка проявлялась довготривалим засипанням пацієнтки та 7 UA 96223 U 5 10 15 20 25 30 35 40 45 50 скороченням 3 стадії сну – 7,0 % при повній відсутності 4 стадії сну; зменшений загальний час сну (3,2 год.) та його ефективність (44,5 %) за рахунок частих пробуджень. На 2 візиті, до призначення агомелатину, хворій проведене біохімічне дослідження крові, отримані показники в межах референтних значень. Після проведеного комплексного лікування із додатковим застосуванням агомелатину, хвора відмічала значне покращення якості життя за результатами опитувальників: якості життя Госпіталя Святого Георгія - зменшення рахунку симптомів з 57,54 до 55,24 балів та обмеження активності з 47,69 до 41,63 балів; стану здоров'я EQ-5D з 8 до 3 балів. Відмічалось зменшення клінічних симптомів ХОЗЛ після проведеного лікування: за шкалою задишки mMRC з 3 балів до 1 балу, CAT тест з 12 балів до 5 балів. Значно покращилися показники ФЗД: FЕV1 збільшилось з 45,8 % до 52,9 %, FVC з 67,9 %, до 71,1 %, FEV1/FVC з 34,68 до 38,79. Після 3-х місяців комплексного лікування збільшилась сила дихальних м'язів на вдиху з 46,7 % до 56,6 %. Підвищилася толерантність хворої до фізичних навантажень - збільшилась кількість пройдених метрів з 285 до 320 та зменшилась задишка за шкалою Борга з 3 до 2-х балів. Поряд з покращанням перебігу ХОЗЛ, відбувалась стабілізація симптомів депресії: зменшення симптомів за шкалами депресії PHQ-9 з 16,8 до 4 балів та MADRS з 25,5 до 15 балів, що свідчило про відсутність ДЕ через 3 місяці комплексного лікування із застосуванням агомелатину. Також, відмічалась нормалізація сну за шкалами Епфорта з 9 до 1 бала та інсомнії з 64 до 54 балів, позитивно змінився рівень особистої (з 52 до 32 балів) та ситуаційної (з 45 до 27 балів) тривожності за шкалою Спілберга. По закінченні курсу лікування у хворої відбулась нормалізація REM фази сну з 35,3 % до 43,0 % за рахунок подовження 3-ї стадії сну з 7,0 % до 17,0 %, збільшення загального часу сну з 3,2 до 6,3 годин та його ефективності з 44,5 % до 77,0 %. Комплексна терапія добре переносилася хворою. При біохімічному обстеженні, яке було проведене через 3 місяці після призначення комплексного лікування за способом, що заявляється, у хворої рівень показників в сироватці крові: загального білірубіну (12,4 мкмоль/л); АЛТ (24,7 од/л); ACT (18,5 од/л); креатиніну (70,0 мкмоль/л); глюкози (5,6 ммоль/л) не змінився порівняно з початковими даними, і знаходився в межах реферативних значень, що свідчило про відсутність токсичного впливу препарату агомелатину. Отже, у результаті додаткового призначення агомелатину до базисної терапії ХОЗЛ, досягнуто стабілізацію клінічних симптомів ХОЗЛ, відсутність ознак ДЕ, підвищення якості життя, покращання показників функції зовнішнього дихання. толерантності до фізичного навантаження та нормалізацію архітектоніки, ефективності сну за даними полісомнографічного дослідження, в результаті чого підвищена ефективність лікування даної хворої. Ефективність лікування хворих на ХОЗЛ у поєднанні з депресивним епізодом була вивчена у 30 хворих (20 чоловіків і 10 жінок, середній вік (61,7±1,9) років, з тривалістю ХОЗЛ (14,8±1,1) років та тривалістю куріння (14,6±2,7) пачко-років). яким на 1 візиті призначалась базисна терапія ХОЗЛ у добових дозах відповідно до діючих стандартів лікування, яку пацієнти отримували протягом 4-х тижнів до включення в дослідження. Через 12 тижнів проводилось повторне обстеження та оцінювалась ефективність базисної терапії. Після цього до базисної терапії додатково призначали антидепресант агомелатин у дозі 25 мг 1 раз на добу (за 1 годину до сну) до стабілізації клінічних симптомів хронічного обструктивного захворювання легень та депресії, підвищення якості життя, покращення показників функції зовнішнього дихання, толерантності до фізичного навантаження, нормалізації архітектоніки та ефективності сну за даними полісомнографічного дослідження. Дизайн дослідження хворих складався з 6 візитів. Пацієнти проходили обстеження в ДУ "Національний інститут фтизіатрії і пульмонології ім. Ф.Г.Яновського НАМН України" до початку дослідження - візит 1, через 12 тижнів спостереження на базисній терапії XOЗЛ та призначення комплексного лікування із застосуванням агомелатину - візит 2, через 2 тижні комплексного лікування - візит 3, через 4 тижні - візит 4, через 8 тижнів візит 5 та через 12 тижнів від початку комплексного лікування - візит 6 (див. таблицю 1). 8 UA 96223 U Таблиця 1 Схема проведення клінічного дослідження хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом Хворі на ХОЗЛ у поєднанні з ДГ·(n=30) Візит 2 Документи та методи Візит 1 Візит 3 Візит 4 Візит 5 (початок дослідження (початок (через 2 (через 4 (через 8 комплексного дослідження) тижні) тижні) тижнів) лікування) 1 2 3 4 5 6 Інформована згода + Індивідуальна карта + + + + +пацієнта Показники + + + + + життєдіяльності Загально-клінічне + + + + + обстеження Спірометрія + + + + Бодіплетизмографія + + + + Шкала mMRC + + + + + САТ-тест + + + + + Опитувальник EQ-5D + + + + + Опитувальник SGRQ + + Анкета PHQ-9 + + + + + Шкала MADRS + + + + Шкала самооцінки + Спілбсргера Шкала Епворта + + + + Шкала інсомнії Бергена + + + + ШДУС-16 + + + Визначення сили дихальних м'язів та + + + + нейрореспіраторного драйву 6MWT тест + + + + + ПСГ дослідження + + + + Біохімічний аналіз крові Оцінка комплаєнса + + + + Оцінка загострень + + + + + Оцінка побічних + + + ефектів Оцінка переносимості + + + лікування Оцінка етапу здоров'я + + за візуальною аналоговою шкалою EQ-5D (%) Оцінка ефективності + лікування 5 Візит 6 (через 12 тижнів) 7 + + + + + + 1 + + + + + + + + + + + + + + + + + Після початку комплексної терапії на кожному наступному візиті оцінювали комплаєнс проведеного лікування, переносимість препарату, наявність побічних ефектів. За результатами статистичного аналізу було встановлено, що за період 12 тижнів спостереження з 1 по 2 візит, коли хворі отримували тільки базисну терапію, змін клінічних симптомів ХОЗЛ за шкалами mMRC і САТ тесту не відбувалося. При проведенні комплексного лікування із застосуванням агомелатину у всіх хворих спостерігалась позитивна динаміка відповідних показників. Так, ступінь вираженості задишки за 9 UA 96223 U 5 шкалою mMRC на початку лікування (2 візит) становив (2,4±0,2) балів, а через 12 тижнів від початку комплексного лікування (6 візит) відмічалось статистично достовірне зниження ступеня вираженості задишки до (1,9±0,2) балів (р < 0.05). Рахунок CAT до початку комплексного лікування складав (20,8±1,3) балів, а через 12 тижнів відмічено статистично достовірне зниження рахунку до (11,9±1,4) балів (р < 0,0001) (див. таблицю 2). Таблиця 2 Динаміка результатів за шкалою mMRC (бали) і CAT тесту у хворих на ХОЗЛ у поєднанні з ДЕ, (М ± m) Візити Візит 2 Візит 1 Шкали (початок (початок комплексного дослідження) лікування) mMRC, бали 2,3±0,2 2,4±0,2 CAT, бали 20,1±1,5 20,8±1,3 Візит 3 (через 2 тижні) Візит 4 (через 4 тижні) Візит 5 (через 8 тижнів) Візит 6 (через 12 тижнів) 2,1±0,1 17,7±1,1 2,1±0,1 16,2±1,2 2,0±0,1 14,0±1,5 1,9±0,2* 11,9±1,4# Примітки: 1. * - статистично достовірна відмінність показників між 2 та 6 візитами (р < 0,05). 2. # - статистично достовірна відмінність показників між 2 та 6 візитами (р< 0.0001). 10 За 12 тижнів спостереження (з 1 по 2 візит), коли хворі знаходились лише на базисній терапії ХОЗЛ, покращення якості життя за даними опитувальника SGRQ не було відмічено (див. таблицю 3). Таблиця 3 Динаміка результатів опитувальника якості життя госпіталю святого Георгія у хворих на ХОЗЛ у поєднанні з ДН, (М ± m) Показники опитувальника якості життя госпіталю святого Георгія (SGRQ) Рахунок симптомів, бали Обмеження активності, бали Обмеження діяльності, бали Загальний рахунок, бали Хворі на ХОЗЛ у поєднанні з ДЕ (n=30) Візит 1 (початок дослідження) Візит 2 (початок комплексного лікування) Візит 6 (через 12 тижнів) 73,6±4,1 71,6±3,2 61,9±4,5 * 57,2±3,9 57,7±3,4 43,4±3,5 ** 46,4±3,5 46,0±3,8 44,5±4,7 56,6±3,0 53,0±3,3 50,4±4,0 Примітки: 1. * - клінічно значуща різниця показників між 2 та 6 візитами. 2 ** - статистично достовірна відмінність показників між 2 та 6 візитами (р < 0,05). 15 20 Додаткове призначення до базисної терапії ХОЗЛ антидепресанту агомелатину призводило до покращення якості життя за даними опитувальника госпіталю святого Георгія. Так, на 2 візиті рахунок симптомів опитувальника якості життя госпіталю святого Георгія (SGRQ) складав (71,6±3,2) балів, а через 12 тижнів комплексного лікування (6 візит) була відмічена клінічно значуща різниця показника - (61,9±4,5) балів. Статистично достовірно зменшилось обмеження активності з (57,7±3,4) балів до (43,4±3,5) балів (р < 0,05). Показники обмеження діяльності та загальний рахунок опитувальника якості життя госпіталю святого Георгія через 12 тижнів від початку комплексного лікування залишилися без змін. 10 UA 96223 U Покращення якості життя за даними опитувальника стану здоров'я EQ-5D через 12 тижнів спостереження на базисній терапії (з 1 по 2 візит) також не було відмічено. Але додаткове призначення агомелатину до базисної терапії через 12 тижнів лікування (6 візит) призводило до покращення якості життя за даними опитувальника стану здоров'я EQ-5D (див. таблицю 4). 5 Таблиця 4 Динаміка результатів опитувальника стану здоров'я EQ-5D у хворих на XOЗЛ у поєднанні з ДЕ, (М ± m) Візити Шкала EQ-5D, бали Візит 2 Візит 1 (початок (початок комплексного дослідження) лікування) 8,5±0,4 10,1±1,5 Візит 3 (через 2 тижні) Візит 4 (через 4 тижні) Візит 5 (через 8 тижнів) Візит 6 (через 12 тижнів) 10,1±2,2 9,8±2,2 7,0±0,3 6,5±0.4* Примітка. * - статистично достовірна відмінність показників між 2 та 6 візитами (р < 0,05). 10 15 20 25 На початку комплексного лікування (2 візит) рахунок за опитувальником стану здоров'я EQ5D складав (10,1±1,5) балів, а через 12 тижнів (6 візит) було відмічено статистично достовірне зниження рахунку до (6,5±0,4) балів (р < 0,05). Базисна терапія ХОЗЛ не впливала на перебіг клінічних симптомів ХОЗЛ і ДЕ. Але при проведенні комплексного лікування із застосуванням агомелатину відмічалася позитивна динаміка клінічних симптомів як ХОЗЛ, так і депресивного епізоду. До початку комплексного лікування (візит 2) у всіх хворих дані опитувальників PHQ-9 і MADRS. шкал: самооцінки Спілбергера, дисфункціональних переконань відносно сну ШДУС 16 та інсомнії Бергена, були підвищеними і відповідали середньому ступеню тяжкості ДЕ, що підтверджувалось остаточним діагнозом, який встановлювався лікарем-психіатром. Через 12 тижнів від початку комплексного лікування (візит 6) на фоні прийому агомелатину статистично достовірно знизився рівень депресії за даними анкети PHQ-9 з (16,8±0,3) балів до (5,9±0,6) балів (р < 0,0001), що відповідало легкому ступеню вираженості депресії. Шкали MADRS - з (25,5±0,8) балів до (10,3±1,1) балів (р < 0,0001), що відповідало відсутності симптомів депресії. До початку комплексного лікування показник денної сонливості Епворта знаходився у межах норми і складав (5,2±0,6) балів, а після лікування знизився до (2,7±0,5) балів (р < 0,001). Через 12 тижнів прийому агомелатину у хворих спостерігалось статистично достовірне підвищення суб'єктивної якості сну за даними шкали ШДУС-16. Так, показники шкали ШДУС-16 зменшились з (82,0±4,6) балів до (58,2±4,8) балів (р < 0,01), що свідчило про зменшення дисфункціональних переконань щодо сну. Також відмічено статистично достовірне покращення сну і зменшення втоми за оцінкою динаміки результатів шкали інсомнії Бергена - до лікування (70,8±6,8) балів, після лікування - (53,3±5,8) балів (див. таблицю 5). 11 UA 96223 U Таблиця 5 Динаміка результатів анкети PHQ-9, MADRS, шкали Епворта, ШДУС 16, шкали інсомнії Бергена у хворих на ХОЗЛ у поєднанні з ДЕ, (Μ ± m) Візити Показник рівня депресії PHQ-9, бали MADRS, бали Шкала Епворта, бали ШДУС-16, бали Шкала інсомнії Бергена, бали Візит 3 (через 2 тижні) Візит 4 (через 4 тижні) Візит 5 (через 8 тижнів) Візит 6 (через 12 тижнів) 15,68±0,3 Візит 2 (початок комплексного лікування) 16,8±0,3 12,9±0,8 10,5±0,5 7,2±0,8 5,9±0,6* 25,5±0,8 19,5±0,9 16,7±0,9 13,0±1,2 10,3±1,1* 5,2±0,6 4,9±0,6 4,4±0,6 3,9±0,5 2,7±0.5* 82,0±4,6 75,0±5,0 72,7±4,8 62,2±5,0 58.2±4,8& 70.8±6,8 64,0±6,6 61,1±6,5 57,1±5,8 53.3±5.8 # Візит 1 (початок дослідження) Примітки: 1. * - статистично достовірна відмінність показників між 2 та 6 візитами (р< 0,0001); 2. & статистично достовірна відмінність показників між 2 та 6 візитами (р < 0,01); 3. # - статистично достовірна відмінність показників між 2 та 6 візитами (р
ДивитисяДодаткова інформація
Автори англійськоюFeschenko Yurii Ivanovych, Yashyna Liudmyla Oleksandrivna, Ihnatieva Viktoriia Ihorivna, Potochniak Olena Volodymyrivna, Moskalenko Svitlana Mykhailivna
Автори російськоюФещенко Юрий Иванович, Яшина Людмила Александровна, Игнатьева Виктория Игоревна, Поточняк Елена Владимировна, Москаленко Светлана Михайловна
МПК / Мітки
МПК: A61B 5/00, A61K 31/00, A61P 11/00
Мітки: легень, епізодом, обструктивне, хворих, депресивним, спосіб, хронічне, поєднанні, захворювання, лікування
Код посилання
<a href="https://ua.patents.su/19-96223-sposib-likuvannya-khvorikh-na-khronichne-obstruktivne-zakhvoryuvannya-legen-u-poehdnanni-z-depresivnim-epizodom.html" target="_blank" rel="follow" title="База патентів України">Спосіб лікування хворих на хронічне обструктивне захворювання легень у поєднанні з депресивним епізодом</a>